Кровотечі на фоні подвійної антитромбоцитарної терапії: алгоритм дій
Чіткий алгоритм дій та рекомендації щодо ведення пацієнтів із різними ступенями кровотеч, що виникають на фоні застосування антитромботичної терапії

Кровотечі на фоні подвійної антитромбоцитарної терапії: алгоритм дій
Менеджмент пацієнтів із кровотечами, які отримують антитромбоцитарну терапію (АТТ), потребує ретельного зважування ризиків. З одного боку, припинення АТТ може призвести до тромботичних ускладнень, а з іншого, продовження терапії після масивної кровотечі може збільшити ризик повторної кровотечі та смерті1. Ураховуючи ці ризики, варто дотримуватися детального алгоритму дій у різних клінічних ситуаціях, щоб оптимізувати лікування та знизити потенційні негативні наслідки для пацієнтів.
Рекомендації Європейського товариства кардіологів (ESC) щодо контролю кровотеч на фоні ПАТТ
Пацієнти з геморагічними ускладненнями на фоні подвійної антитромбоцитарної терапії (ПАТТ) є складною групою, оскільки вибір між припиненням або продовженням ПАТТ залежить від оцінки ішемічних ризиків проти ризиків повторної чи тривалої кровотечі. В окремих випадках необхідно розглянути коригування дози, типу та тривалості ПАТT2.
Це можна зробити за допомогою алгоритму дій, запропонованого Європейським товариством кардіологів (ESC), який наведено нижче2:

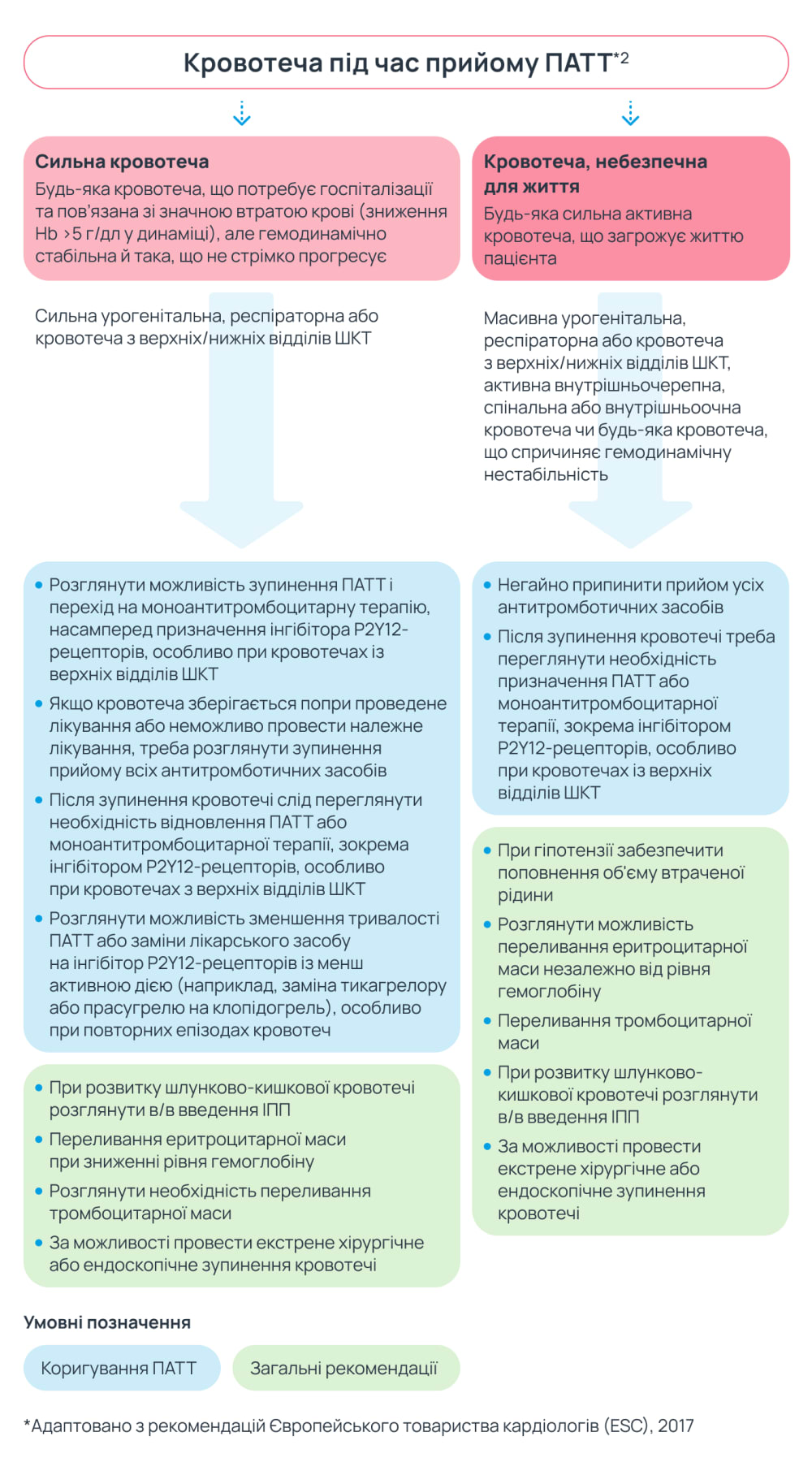
Деескалація ПАТТ до клопідогрелю
У ESC у деяких випадках рекомендують провести деескалацію, тобто зниження інтенсивності ПАТТ, у межах групи інгібіторів P2Y12-рецепторів, а саме перехід від застосування потужніших представників, як-от прасугрель і тикагрелор, до менш потужних — клопідогрелю.
Хоча тикагрелор і прасугрель демонструють більше зниження ризику ішемії порівняно з клопідогрелем у пацієнтів із гострим коронарним синдромом (ГКС), вони ж часто пов’язані з більшим ризиком кровотеч. Таку заміну рекомендовано пацієнтам із легкою, середньою або сильною кровотечею та пацієнтам із ГКС, її спрямовано на досягнення оптимального балансу між зниженням ризику ішемії та мінімізацією ризику кровотеч і побічних реакцій, а саме задишки2,4.
Загальні рекомендації щодо АТТ після кровотечі
Поєднання надвисокого тромботичного та надвисокого геморагічного ризиків у пацієнта з кровотечею є найскладнішим варіантом щодо вибору лікувальної стратегії1.
Робоча експертна група Європейського товариства кардіологів з питань тромбозу наголошує, що передчасне припинення застосування АТТ підвищує ризик тромботичних подій1
Тому рекомендовано розглянути можливість відновлення пероральної АТТ у всіх випадках, де є чіткі показання, навіть у разі масивної кровотечі (за винятком небезпечної для життя внутрішньочерепної або екстракраніальної кровотечі)1.
У Європейському товаристві кардіологів також пропонують універсальний алгоритм дій після кровотеч, заснований на індивідуальному аналізі тромботичного та геморагічного ризику для кожного пацієнта1:
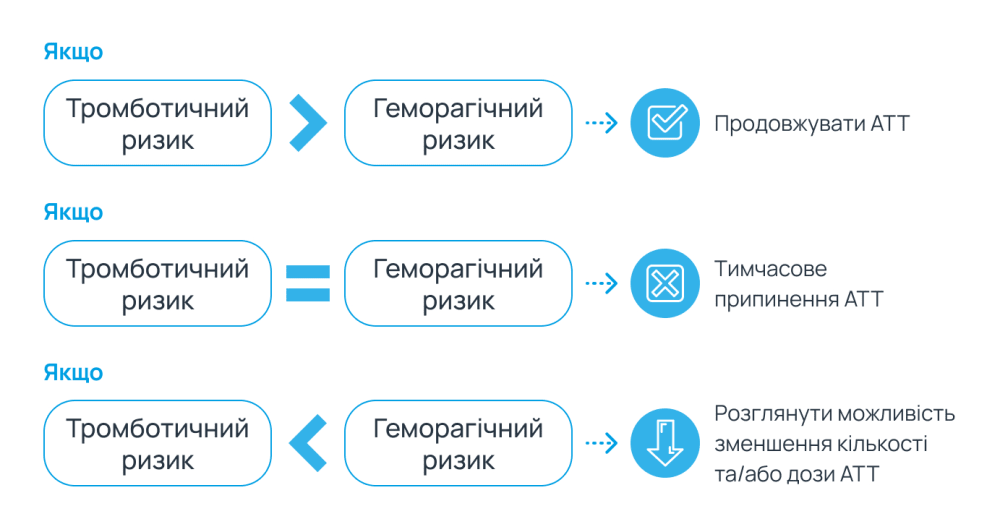
Тактика зниження ризику геморагічних ускладнень
Ризик розвитку кровотечі в пацієнтів, які проходять ПАТТ, зростає пропорційно до тривалості терапії як протягом першого року, так і в довгостроковій перспективі. Персоналізація лікування є ключовим фактором, що допомагає знизити ризик геморагічних ускладнень, і включає2:
Ідентифікацію та усунення факторів ризику кровотеч
Застосування променевого доступу для коронарного втручання
Застосування низьких доз ацетилсаліцилової кислоти та інгібітора P2Y12-рецепторів за потреби
Рутинне застосування інгібіторів протонної помпи
Фактори ризику кровотеч при застосуванні АТТ згідно з рекомендаціями ESC та Європейської асоціації кардіоторакальної хірургії (EACTS)4:
Немодифіковані
| •Вік ˃65 років •Масивна кровотеча в анамнезі •Тяжка ниркова недостатність (діаліз або пересадка нирки) •Тяжка печінкова дисфункція (цироз) •Злоякісні новоутворення •Генетичні фактори (наприклад, CYP 2C9 поліморфізми) •Перенесений інсульт, захворювання дрібних судин •Цукровий діабет •Когнітивні порушення/деменція |
|---|---|
Потенційно модифіковані
| •Значна загальна слабкість та надмірний ризик падінь •Анемія •Зниження кількості або функцій тромбоцитів •Порушення функцій нирок (кліренс креатину <60 мл/хв) |
Модифіковані
| •Артеріальна гіпертензія/підвищений САТ •Супутній прийом антиагрегантів/НПЗЗ •Надмірне вживання алкоголю •Шкідливі звички, хобі/професії |
Біомаркери
| •Фактор росту та диференціювання 15 (ФРД-15) •Цитостатин С / CKD-EPI •Високочутливий тропонін Т •Фактор фон Віллебранда (+ інші коагуляційні маркери) |
Визначення індивідуальної тривалості ПАТТ дає змогу в кожному окремому випадку максимізувати ішемічний захист і мінімізувати ризики кровотеч. Для цього застосовують відповідні шкали оцінювання ризику, які розроблено для полегшення прийняття рішень щодо оптимальної тривалості ПАТТ2
Ідеться про шкалу DAPT (Dual antiplatelet therapy), за якою оцінюють ризики та переваги від застосування ПАТТ, та шкалу PRECISE-DAPT (PREdicting bleeding Complications In patients undergoing Stent implantation and subsEquent Dual Anti Platelet Therapy) — шкалу прогнозування ризику геморагічних ускладнень у пацієнтів після коронарного стентування та призначення ПАТТ2.
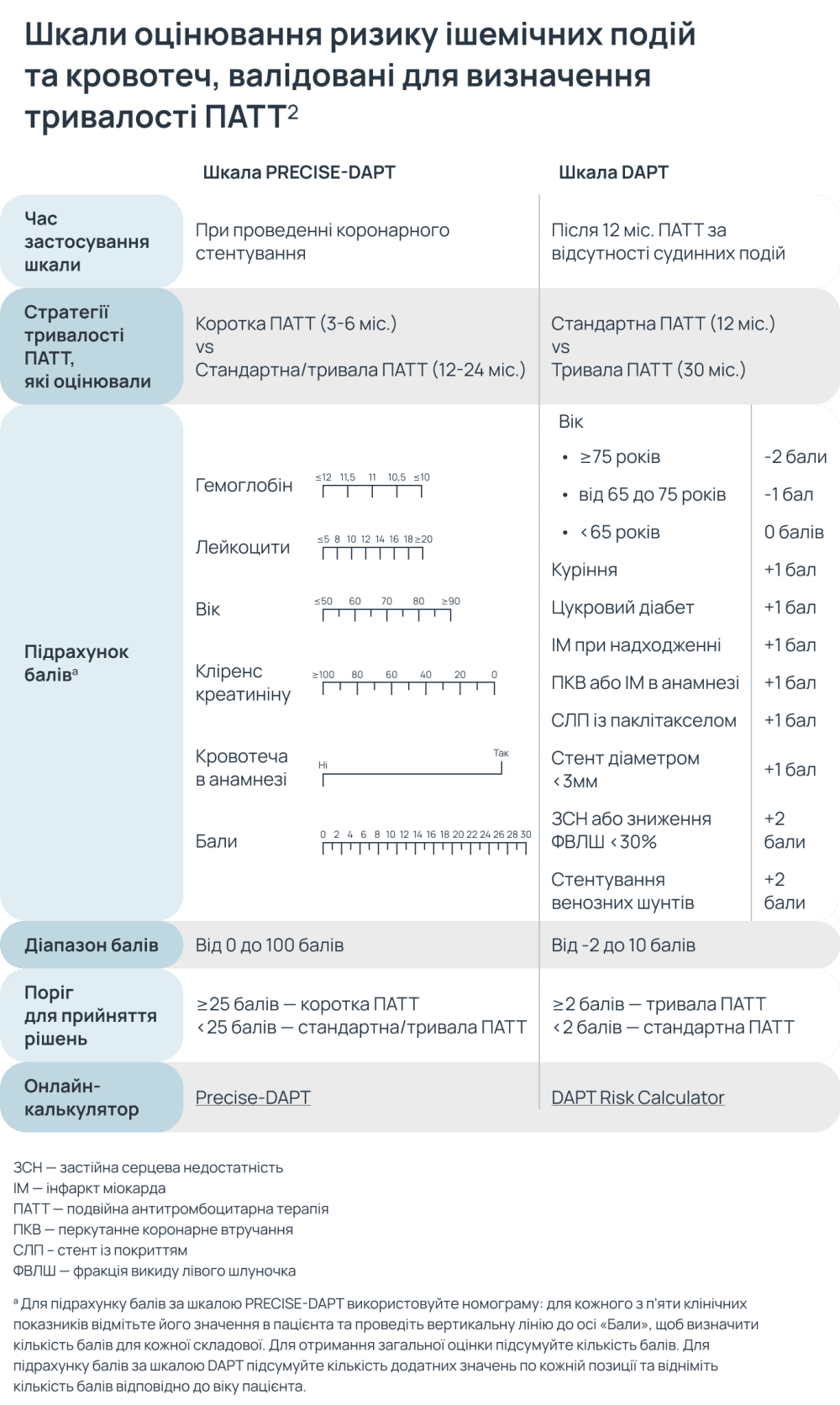
Основні тези
Зниження інтенсивності ПАТТ завдяки переходу на призначення клопідогрелю рекомендовано в Європейському товаристві кардіологів для пацієнтів із легкою, середньою або сильною кровотечею задля досягнення оптимального балансу між зниженням ризику ішемії та мінімізацією ризику кровотеч2,3
Визначення індивідуальної тривалості ПАТТ дає змогу максимізувати ішемічний захист і мінімізувати ризики кровотеч. Це можна зробити за допомогою шкал оцінювання ризику ішемічних подій та кровотеч DAPT та PRECISE-DAPT2
При кровотечах різного ступеня на фоні ПАТТ доцільно дотримуватись алгоритму дій, запропонованого в Європейському товаристві кардіологів (ESC)2
Розвиток кровотеч на фоні прийому ПАТТ не завжди потребує відміни антиагрегантів2
Баланс між ризиками виникнення кровотечі та потенційно летальними тромботичними подіями має вирішальне значення для прийняття рішення щодо продовження чи зміни ПАТТ1
Застосовують як вторинну профілактику проявів атеротромбозу, профілактику атеротромботичних та тромбоемболічних подій при фібриляції передсердь
DAPT (Dual antiplatelet therapy) — подвійна антитромбоцитарна терапія
ESC (European Society of Cardiology) — Європейське товариство кардіологів
PRECISE-DAPT (PREdicting bleeding Complications In patients undergoing Stent implantation and subsEquent Dual Anti Platelet Therapy) — шкала прогнозування ризику геморагічних ускладнень у пацієнтів після коронарного стентування та призначення ПАТТ
АТТ — антитромбоцитарна терапія
ГКС — гострий коронарний синдром
ЗСН — застійна серцева недостатність
ІПП — інгібітори протонної помпи
ІМ — інфаркт міокарда
НПЗЗ — нестероїдний протизапальний засіб
ПАТТ — подвійна антитромбоцитарна терапія
ПКВ — перкутанне коронарне втручання
САТ — систолічний артеріальний тиск
ФВЛШ — фракція викиду лівого шлуночка
ФРД-15 — фактор росту та диференціювання 15
- Halvorsen S., Storey R.F., Rocca B. et al. Management of antithrombotic therapy after bleeding in patients with coronary artery disease and/or atrial fibrillation: expert consensus paper of the European Society of Cardiology Working Group on Thrombosis. European heart journal. 2017; 38(19):1455-1462. DOI: 10.1093/eurheartj/ehw454
- Valgimigli M., Bueno H., Byrne R.A. et al. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of Cardiology (ESC) and of the European Association for Cardio-Thoracic Surgery (EACTS). European heart journal. 2018; 39(3):213-260. DOI: 10.1093/eurheartj/ehx419
- Patti G., Micieli G., Cimminiello C. et al. The role of clopidogrel in 2020: a reappraisal. Cardiovascular therapeutics. 2020. DOI: 10.1155/2020/8703627
- Hindricks G., Potpara T., Dagres N.et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS) The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. European heart journal. 2021; 42(5):373-498. DOI: 10.1093/eurheartj/ehaa612








