Туберкульоз і запалення ока: клініка, діагностика та підходи до лікування увеїту
Туберкульозний увеїт — це запальне захворювання структур увеального тракту, яке пов’язане з інфекцією, спричиненою Mycobacterium tuberculosis. Дізнайтеся більше про це захворювання.

Туберкульоз і запалення ока: клініка, діагностика та підходи до лікування увеїту
Авторка матеріалу
Туберкульозний увеїт — це запальне захворювання структур увеального тракту, яке пов’язане з інфекцією, спричиненою Mycobacterium tuberculosis. Це одна з позалегеневих форм туберкульозу, що характеризується складністю діагностики та поліморфізмом клінічної картини.
Незважаючи на те, що очний туберкульоз зустрічається рідше, ніж інші локалізації інфекції, його значення важко переоцінити через ризик зниження або втрати зору. Найбільш типовим клінічним варіантом виступає хронічний гранульоматозний увеїт з рецидивуючим перебігом, який часто супроводжується утворенням вузликових інфільтратів, преципітатів на ендотелії рогівки, та залученням заднього сегмента ока.
Очне ураження може розвиватися як на тлі активного легеневого або дисемінованого туберкульозу, так і при латентному перебігу інфекції, коли пацієнт не має очевидної симптоматики з боку дихальної системи. Це суттєво ускладнює своєчасну постановку діагнозу та потребує високої клінічної настороженості з боку лікаря-офтальмолога.
Епідеміологія
Поширеність: очний туберкульоз, зокрема туберкульозний увеїт, є досить рідкісним, але клінічно значущим проявом системної туберкульозної інфекції. За даними різних епідеміологічних досліджень, цей стан діагностується приблизно у 1–2% пацієнтів із підтвердженим системним туберкульозом. Частка туберкульозного увеїту серед усіх увеїтів становить:
- <2% у країнах з низькою ендемічністю (Європа, США).
- до 26% у регіонах із високою поширеністю цієї інфекції, серед яких Індія, Південна Африка та Південно-Східна Азія.
Це підкреслює важливість урахування епідеміологічного контексту при діагностиці.
Клінічна латентність: у 18–60% випадків туберкульозного увеїту відсутні активні легеневі прояви на момент діагностики, очне ураження може бути першим і єдиним проявом латентної туберкульозної інфекції.
Фактори ризику: тісний контакт із хворими на активний туберкульоз, проживання або тривале перебування у регіонах із високою ендемічністю туберкульозу, а також стан імунодефіциту, який може бути обумовлений ВІЛ-інфекцією, наявністю цукрового діабету або імуносупресивною терапією. Крім того, захворювання частіше виявляють у пацієнтів молодого та середнього віку, переважно у віковому діапазоні 20–50 років, що може бути пов’язано із активним соціальним і професійним життям, а також з імунологічними особливостями цієї групи.
Двобічність ураження: близько 50% випадків туберкульозного увеїту є двосторонніми, хоча часто перебігають асиметрично.
Етіологія
Збудником туберкульозного увеїту є Mycobacterium tuberculosis — кислотостійка, повільноростуча аеробна паличка, що належить до комплексу Mycobacterium tuberculosis (MTBC). Вона має унікальні біохімічні властивості, які забезпечують її стійкість до дії лізосом, антибіотиків та імунного нагляду. Завдяки високій здатності до персистенції в макроорганізмі, збудник може тривалий час перебувати в латентному стані та реактивуватись у разі зниження імунітету.
Основні характеристики збудника:
Ацидостійкість (завдяки міколовій кислоті в клітинній стінці)
Інгбіція фагоцитозу та здатність до виживання в макрофагах
Схильність до формування гранульом із казеозним некрозом
Повільний поділ (1 клітинний цикл триває ~20 годин)
Шлях потрапляння в око:
Гематогенна дисемінація з первинного вогнища інфекції (найчастіше — легені).
Через системну циркуляцію мікобактерії осідають в судинно-багатій хоріоїдеї, де й ініціюють локальну запальну реакцію.
Зрідка можливе проникнення через суміжні анатомічні структури при місцевому поширенні (наприклад, із орбіти, синусів або мозкових оболонок).
Потенційні первинні вогнища інфекції:
Легені — при активному чи латентному туберкульозі (найпоширеніше джерело)
Лімфатичні вузли — особливо шийні та внутрішньогрудні
Кісткова система — при туберкульозному остеомієліті або спондиліті
Сечостатеві органи — нирки, сечовий міхур, простата, маткові труби
Шкіра, мозкові оболонки — при дисемінованих формах
Очне ураження є, як правило, вторинним, тобто виникає у результаті реактивації інфекції або при гематогенному поширенні з позаочних вогнищ.
Патогенез:
Гематогенна дисемінація Mycobacterium tuberculosis з первинного вогнища (переважно легені) → осідання мікобактерій у хоріоїдеї (через її рясну васкуляризацію → формування гранульом з епітеліоїдних клітин, лімфоцитів, гігантських клітин Пирогова–Лангханса → казеозний некроз у центрі гранульом → розвиток хоріоїдальних туберкульом або серпигінозно-подібного хоріоїдиту (при імунній гіперчутливості IV типу) → активація запальної реакції, переважно гранульоматозної → ураження суміжних структур (сітківка – ретинальний васкуліт, вени – перифлебіт, циліарне тіло – парс-планіт) → формування синехій, вторинної глаукоми, катаракти при хронічному перебігу → можливий рецидив запалення при реактивації інфекції або ослабленні імунітету.
Клінічна картина
Клінічна картина залежить від локалізації запалення, можливі наступні форми:
Хоріоїдальні туберкульоми — крупні, підвищені жовтувато-білі утвори на тлі сітківки, іноді з серозним відшаруванням.
Серпігінозно-подібний хоріоїдит — дугоподібні вогнища запалення, які розповсюджуються від диска до периферії, з пігментованими краями.
Ретинальний васкуліт — оклюзивний перифлебіт з геморагіями, ішемією, неоваскуляризацією.
Передній увеїт — гранульоматозний іридоцикліт з жирними преципітатами, вузликами Кеппе, Буссака, задніми синехіями, можливим підвищенням внутрішньоочного тиску.
Панувеїт — дифузне ураження переднього, середнього та заднього сегментів ока.
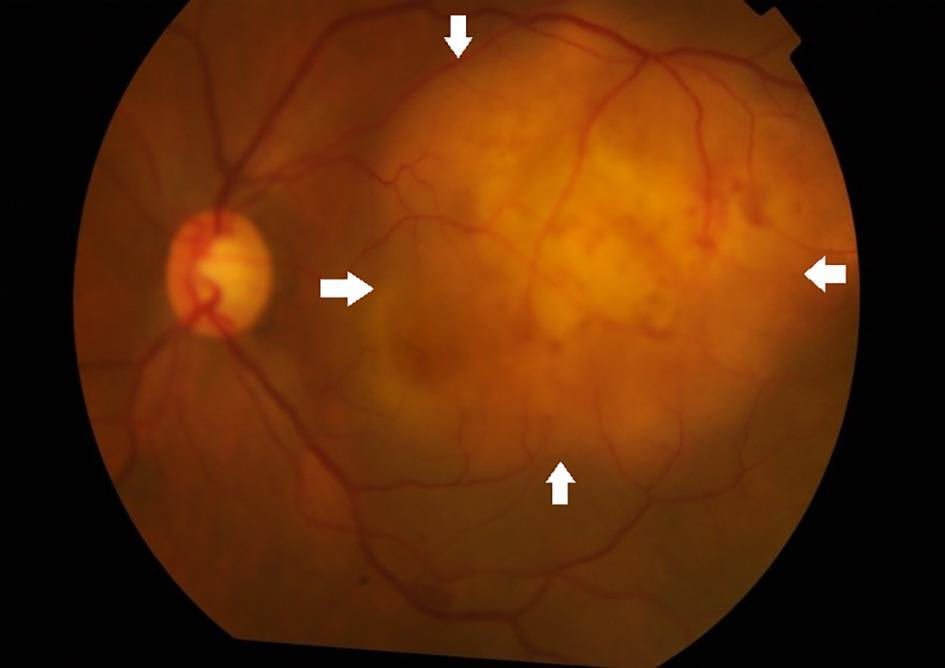
У багатьох випадках туберкульозний увеїт перебігає без явної системної симптоматики. Лише менше половини пацієнтів мають клінічні ознаки активного туберкульозу легень або інші органні прояви.

Скарги пацієнта:
Офтальмологічні: поступове зниження зору, затуманення, «мушки» перед очима, світлобоязнь, почервоніння ока, помірний або ниючий біль в оці, нечіткість зору вранці, пногана адаптація до темряви, порушення реакції зіниці
Системні: загальна слабкість, зниження маси тіла, нічна пітливість, підвищена температура тіла (особливо ввечері), тривалий сухий кашель, болі у грудній клітці (при активному легеневому туберкульозі).
Діагностика
Діагностика туберкульозного увеїту є складною і базується на сукупності клініко-лабораторних ознак:
Характерна офтальмоскопічна картина (серпигінозний хоріоїдит — типове хвилеподібне запалення хориоїдеї, що може поступово розповсюджуватися; перифлебіт із оклюзією судин, що свідчить про запальне ураження судинної оболонки ока.
Ціі зміни не є абсолютно специфічними, проте їх наявність у поєднанні з клінічними симптомами підсилює підозру на туберкульозний генез увеїту.
Позитивна туберкулінова проба або IGRA (особливо при відсутності БЦЖ-вакцинації).
Туберкулінова проба давати хибнопозитивні результати, особливо у вакцинованих БЦЖ пацієнтів. Тому в сучасній діагностиці все частіше використовують IGRA-тести (Interferon Gamma Release Assays), які мають вищу специфічність та дозволяють точніше визначити наявність латентної або активної туберкульозної інфекції.
Рентгенографія легень або КТ грудної клітки для виключення активного процесу.
ПЛР-дослідження внутрішньоочної рідини (за можливості).
Виключення інших причин (саркоїдоз, сифіліс, вірусні ураження).
Критерії ймовірного діагнозу включають типову очну симптоматику, позитивну реакцію Манту або IGRA ≥10 мм (≥5 мм в ослабленому імунітеті), відсутність альтернативного діагнозу та позитивну динаміку на фоні пробного курсу АТТ.
Офтальмоскопічно очне дно демонструє низку типових змін:
Поодинокі або множинні хоріоїдальні гранульоми (туберкульоми);
“Мультифокальні” вогнища хоріоїдиту;
Серпигінозні плями з активним жовтим краєм і пігментованим рубцевим заднім краєм;
Ретинальний васкуліт із “гільзами”, ішемічними ділянками, крововиливами;
Неоваскуляризація диска або периферії;
Преретинальні фіброзні тяжі, проліферативні зміни.
Лікування:
Реабілітація та прогноз:
При своєчасному початку АТТ — прогноз для зору задовільний. Повна ремісія досягається у 90% хворих протягом 3–4 місяців. Однак рецидиви можливі у третини пацієнтів протягом 2 років. Після активного увеїту можливі:
Рубці на хоріоїдеї, що знижують центральний зір;
Катаракта, вторинна глаукома, тракційні відшарування;
Потреба в лазерній коагуляції або хірургії.
Тривалий нагляд офтальмолога (кожні 1–2 міс впродовж пів року, потім раз на 3–4 міс до 2 років) є обов’язковим. У пацієнтів зі зниженим зором — залучення фахівців з реабілітації слабозорих.
- PMC. Tuberculous uveitis: clinical features and management. PMC. [Internet]. Available from: https://pmc.ncbi.nlm.nih.gov
- TDTMV Journal. Ocular tuberculosis: epidemiology, clinical manifestations and diagnosis. TDTMV Journal. [Internet]. Available from: https://tdtmvjournal.biomedcentral.com
- Nature Communications. Syphilitic uveitis in HIV-infected patients: clinical characteristics and treatment outcomes. Nature. [Internet]. Available from: https://nature.com
- Journal Pulmonology. Diagnostic criteria and treatment of tuberculous uveitis: a consensus report. Journal Pulmonology. [Internet]. Available from: https://journalpulmonology.org
- European Ophthalmology Times. Tuberculous uveitis: clinical features, treatment and prognosis. Ophthalmology Times Europe. [Internet]. Available from: https://europe.ophthalmologytimes.com
- American Academy of Ophthalmology. Ocular tuberculosis: diagnosis and management. AAO. [Internet]. Available from: https://aao.org
- Gupta A, Bansal R, Gupta V, Sharma A, Bambery P. Tuberculosis of the uvea. Int Ophthalmol Clin. 2005;45(2):81–102.
- Agrawal R, Gunasekeran DV, Grant R, Nguyen QD, Pavesio C. Clinical features and management of ocular tuberculosis. Ocul Immunol Inflamm. 2018;26(4):543–551.








