Стратегія ведення пацієнтів із гіперхолестеринемією
Покрокова інструкція щодо ведення пацієнтів із підвищеним рівнем ліпідів, розроблена на основі сучасних рекомендацій

Стратегія ведення пацієнтів із гіперхолестеринемією
Гіперхолестеринемія належить до основних модифікованих факторів розвитку атеросклеротичних серцево-судинних захворювань (ССЗ), а заходи, спрямовані на зниження рівня холестерину, доведено знижують кардіоваскулярний ризик1,2. Розповідаємо, на що звертати особливу увагу при веденні пацієнтів із підвищеним рівнем ліпідів та які стратегії є найбільш дієвими у зниженні кардіоваскулярного ризику.
Оцінювання кардіоваскулярного ризику
Гіперхолестеринемія визначається як підвищення рівня загального холестерину (ЗХС) > 5,0 ммоль/л та холестерину ліпопротеїнів низької щільності (ХС-ЛПНЩ) > 3,0 ммоль/л у плазмі крові і є найбільш поширеним типом дисліпідемій3.
Показники концентрації ліпідів, які вважають нормою, можуть різнитись залежно від віку, статі та супутніх захворювань і мають оцінюватись індивідуально. Найбільш атерогенний потенціал має ХС-ЛПНЩ, тому контроль його рівня є критичним для первинної та вторинної профілактики ССЗ2-4.
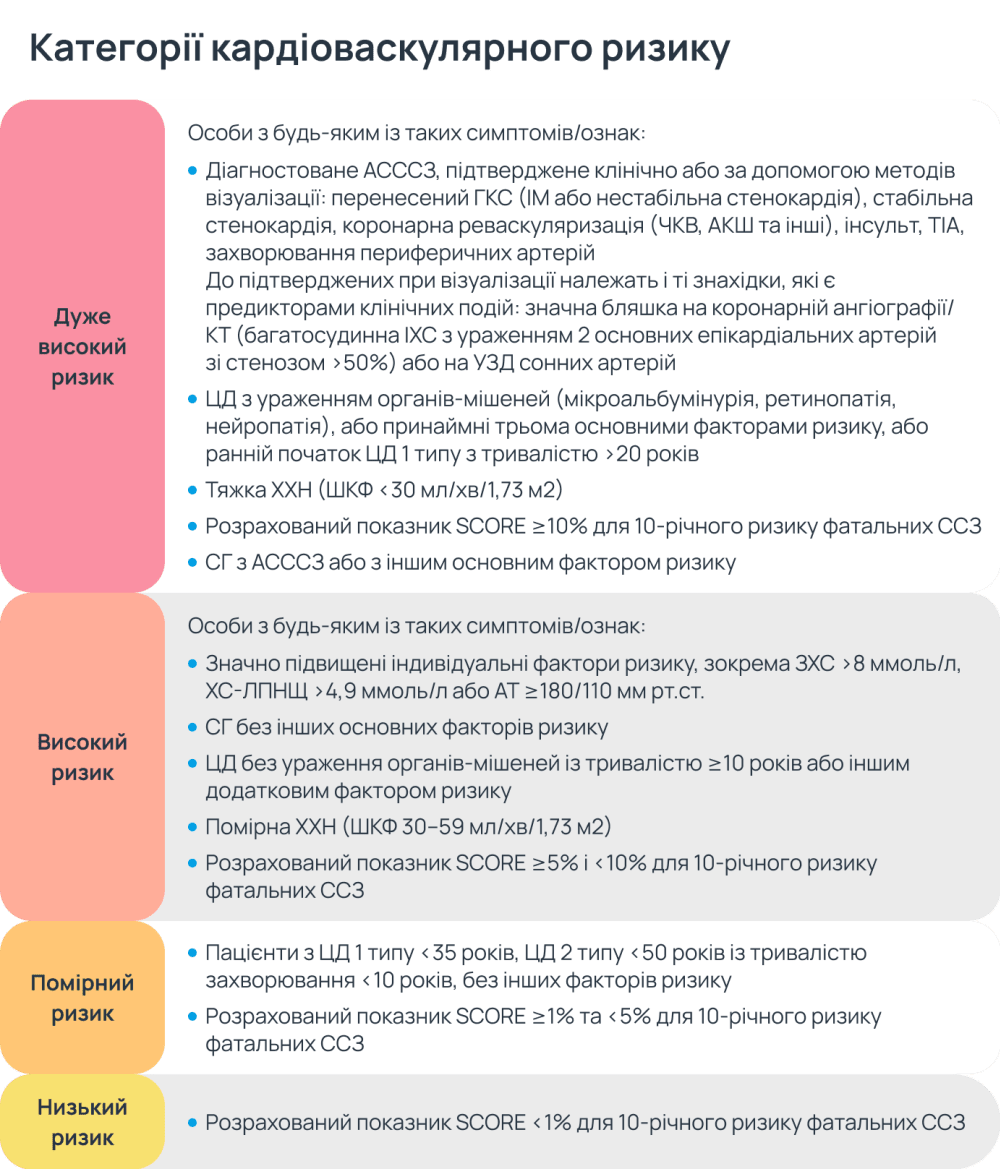
В Європейському товаристві кардіологів (ESC) та Європейському товаристві з атеросклерозу (EAS) рекомендують щодо оцінки СС-ризику2:
Для ймовірно здорових пацієнтів віком понад 40 років без ознак ССЗ, цукрового діабету (ЦД), хронічної хвороби нирок (ХХН), сімейної гіперхолестеринемії (СГ) або з рівнем ХС-ЛПНЩ > 4,9 ммоль/л проводити загальне оцінювання ризику за допомогою шкали SCORE2.
Для пацієнтів віком понад 70 років використовують модифіковану шкалу SCORE2-ОР.
Детальна практична інструкція з використання шкал SCORE2 і SCORE2-ОР тут.
Високий та дуже високий ризик ССЗ встановлюють на підставі діагностованих ССЗ, ЦД, помірної або тяжкої ХХН, дуже високого рівня індивідуальних факторів ризику, СГ або високої ймовірності розвитку такого ризику за шкалою SCORE.
Шкали SCORE розроблено для загальної популяції та не рекомендовано для пацієнтів із ЦД і СГ.
У настановах ESC/EAS 2019 також пропонують методику визначення загального СС-ризику залежно від клінічних характеристик і даних лабораторних та інструментальних досліджень2.
Як вибрати стратегію лікування гіперхолестеринемії
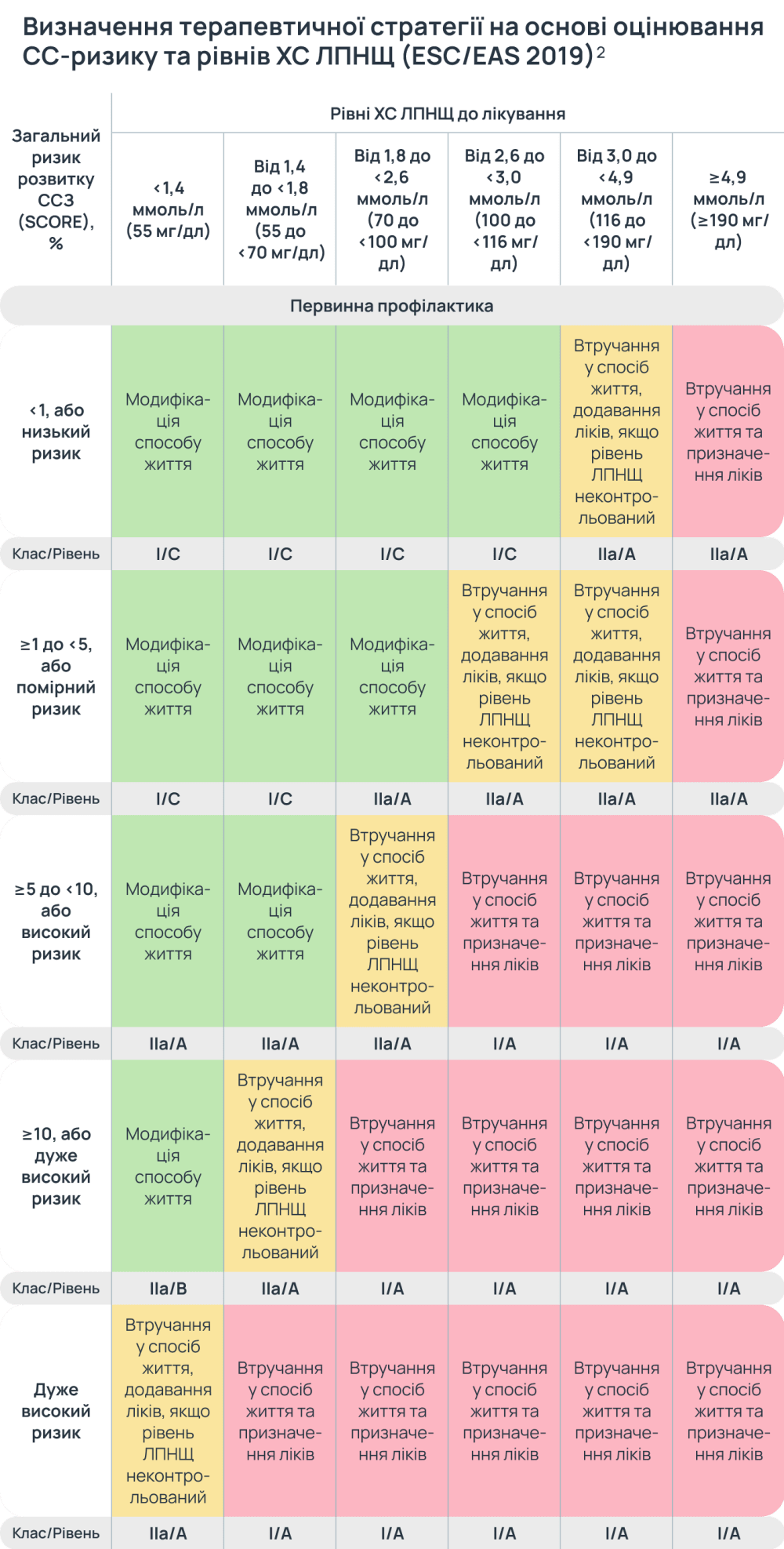
Після визначення категорії CC-ризику та рівня ХС-ЛПНЩ необхідно вибрати терапевтичну стратегію дальшого ведення пацієнта. У настановах ESC/EAS 2019 пропонують використовувати таблиці для визначення стратегії лікування пацієнтів, базуючись на категорії СС-ризику та показниках ХС-ЛПНЩ2.
Терапевтичні цілі ліпідознижувальної терапії
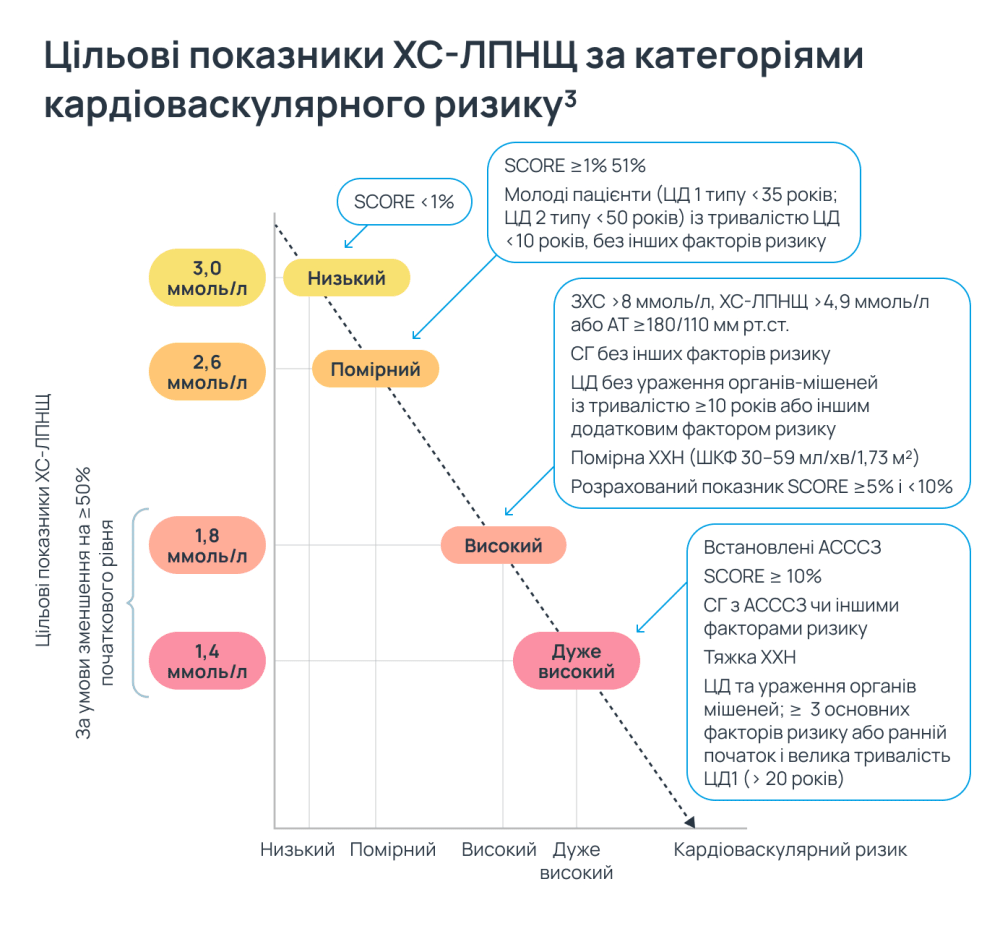
Якщо прийнято рішення про необхідність медикаментозного коригування гіперхолестеринемії, необхідно встановити терапевтичну мету — бажаний рівень ХС-ЛПНЩ відповідно до групи ризику пацієнта2.
Цільові показники ХС-ЛПНЩ, рекомендовані настановами ESC/EAS 2019 наведено в таблиці нижче2.
Вибір ліпідознижувальної терапії
В ESC та EAS рекомендують як терапію першої лінії застосування високоінтенсивної статинотерапії в максимальних переносимих дозах для досягнення встановлених цілей щодо рівня ХС-ЛПНЩ2.
Інтенсивність статинотерапії визначається дозуванням та здатністю ЛЗ знижувати рівень ліпідів від початкового значення*4:
Статинотерапія високої інтенсивності (знижує рівень ХС-ЛПНЩ на ≥50%):
1. Розувастатин — 20-40 мг
2. Аторвастатин — 40-80 мг
Статинотерапія середньої інтенсивності (знижує рівень ХС-ЛПНЩ на 30-49%)
1. Розувастатин — 5–10 мг
2. Аторвастатин — 10–20 мг
3. Симвастатин — 20–40 мг
Статинотерапія низької інтенсивності (знижує рівень ХС-ЛПНЩ <30%)
1. Симвастатин — 10 мг
Хоча цільових рівнів ЛПНЩ часто досягають за допомогою монотерапії статинами, значна частина пацієнтів із високим ризиком потребує комбінованої терапії. Для цього доцільно скористатись алгоритмом із вибору терапевтичного контролю рівнів ХС-ЛПНЩ2.

Пацієнтам із дуже високим ризиком, які не досягають цільових рівнів ХС-ЛПНЩ при лікуванні максимальними переносимими дозами статинів рекомендовано комбіновану терапію з езетимібом.
Якщо цільового рівня ХС-ЛПНЩ все ще не досягнуто, слід додати інгібітор PCSK9 (пропротеїнова конвертаза 9-го субтилізин-кексинового типу).
Також можливе додавання інгібітора PCSK9 безпосередньо до статину для первинної профілактики ССЗ у пацієнтів із високим ризиком без СГ2.
Контроль ефективності гіполіпідемічної терапії
У настановах ESC/EAS надають чіткі рекомендації щодо необхідності контролю рівня ліпідів крові перед початком ліпідознижувальної терапії та після її ініціації2.
- Перед початком приймання ліпідознижувальних ЛЗ:
Необхідно провести два вимірювання рівнів ліпідів у крові з інтервалом 1–12 тижнів, за винятком випадків, коли потрібне негайне медикаментозне лікування, наприклад при гострому коронарному синдромі або в пацієнтів із високим СС-ризиком2.
- Під час ліпідознижувальної терапії:
Ліпідний профіль пацієнта слід перевіряти через кожні 8 (±4) тижнів після ініціації лікування або його коригування, до досягнення терапевтичної мети2.
- Після досягнення терапевтичної мети:
Ліпідний профіль рекомендують перевіряти щороку, якщо не виникає проблем із прихильністю до лікування або інших показань для частішого дослідження2.
Основні тези
Для вибору стратегії лікування пацієнтів із гіперхолестеринемією необхідно оцінити їх індивідуальний кардіоваскулярний ризик2
У настановах ESC/EAS 2019 рекомендують проводити оцінювання кардіоваскулярного ризику з використанням шкал SCORE-2 та SCORE2-OP2
У настановах ESC/EAS 2019 також пропонують методику визначення загального СС-ризику на основі клінічних характеристик і результатів лабораторних та інструментальних досліджень, за якою можливо оцінити ступінь кардіоваскулярного ризику від низького до дуже високого2
Для вибору підходу до лікування пацієнтів із дисліпідемією у настановах ESC/EAS 2019 запропоновано таблицю визначення терапевтичної стратегії на основі оцінки СС-ризику та рівнів ХС-ЛПНЩ2
Високоінтенсивна статинотерапія в максимальних переносимих дозах є першою лінією фармакологічного коригування дисліпідемії для досягнення встановлених цілей щодо рівня ХС-ЛПНЩ2
У пацієнтів дуже високого ризику можливе застосування комбінації статинів з езетимібом та/або інгібіторами PCSK92
Лікування гіперхолестеринемії та профілактика серцево-судинних порушень
Лікування гіперхолестеринемії та профілактика серцево-судинних порушень
*Відсоток зниження ХС-ЛПНЩ при застосуванні основних засобів статинів, що використовують у клінічній практиці (аторвастатин, розувастатин, симвастатин), оцінювали з використанням медіани зниження ХС-ЛПНЩ із бази даних VOYAGER.S3.2.1-2.
EAS (European Atherosclerosis Society) — Європейське товариство з атеросклерозу
ESC (European Society of Cardiology) — Європейське товариство кардіологів
PCSK9 — інгібітор пропротеїнової конвертази 9-го субтилізин-кексинового типу
SCORE2 (Systematic Coronary Risk Estimation 2) — шкала оцінювання СС-ризику
SCORE2-OP (Systematic Coronary Risk Estimation 2-Older Persons) — шкала оцінювання СС-ризику в людей похилого віку
АКШ — аортокоронарне шунтування
АСССЗ — атеросклеротичне серцево-судинне захворювання
АТ — артеріальний тиск
ГКС — гострий коронарний синдром
ЗХС — загальний холестерин
ІМ — інфаркт міокарда
ІХС – ішемічна хвороба серця
КТ — комп’ютерна томографія
ЛЗ — лікарський засіб
СГ — сімейна гіперхолестеринемія
СС — серцево-судинний
ССЗ — серцево-судинне захворювання
ТІА — транзиторна ішемічна атака
УЗД — ультразвукове дослідження
ХС-ЛПНЩ — холестерин ліпопротеїнів низької щільності
ХХН — хронічна хвороба нирок
ЦД — цукровий діабет
ЧКВ — черезшкірне коронарне втручання
ШКФ — швидкість клубочкової фільтрації
- Du Z., Qin Y. Dyslipidemia and Cardiovascular Disease: Current Knowledge, Existing Challenges, and New Opportunities for Management Strategies. J Clin Med. 2023; 12(1):363. DOI: 10.3390/jcm12010363.
- Mach F., Baigent C., Catapano A.L. et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. European Heart Journal. 2020; 41:111–188. DOI: 10.1093/eurheartj/ehz455
- Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Профілактика серцево-судинних захворювань». Наказ МОЗ України №564 від 13.06.2016.
- Grundy S.M., Stone N.J., Bailey A.L. et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Blood Cholesterol: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019; 139:e1082–e1143. DOI: https://doi.org/10.1161/CIR.0000000000000625








