Чому пацієнти з ЦД не досягають цільових рівнів глікемії
Як клінічна інерція, глікемічний тягар і метаболічна пам’ять ускладнюють лікування цукрового діабету

Чому пацієнти з ЦД не досягають цільових рівнів глікемії
Менш ніж дві третини пацієнтів із цукровим діабетом (ЦД) 2 типу досягають індивідуального цільового рівня HbA1c, і лише майже половина мають рівень HbA1c <7%. Клінічна інерція та низька прихильність до терапії попри впровадження нових ЛЗ залишаються основними бар’єрами в забезпеченні ефективного контролю глікемії1,2.
Тривала гіперглікемія не лише збільшує глікемічний тягар, але й формує негативну метаболічну пам’ять, яка зберігає підвищений ризик ускладнень навіть після покращення контролю глікемії1.
Клінічна інерція: визначення та причини
Клінічна інерція — це відсутність своєчасного коригування терапії у випадках, коли цілей лікування не досягають1
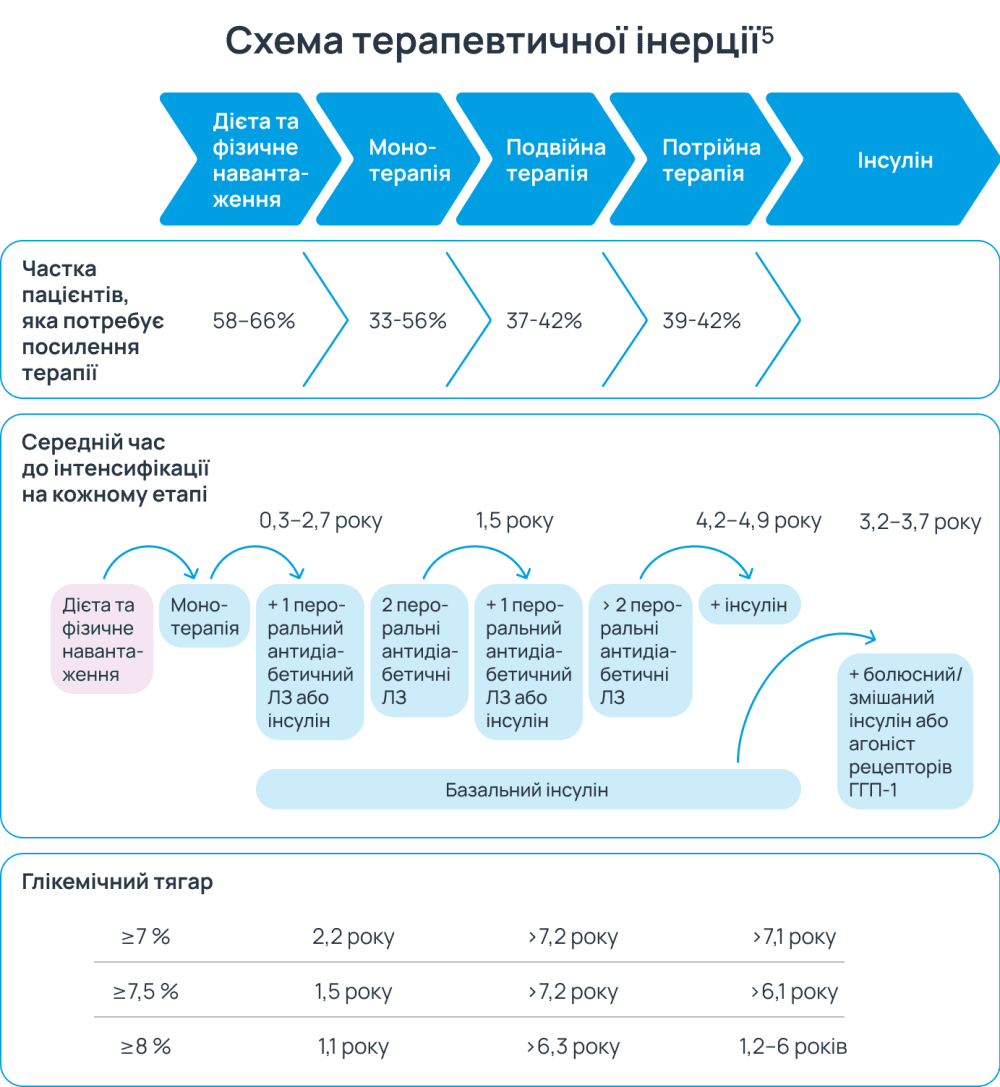
Клінічну інерцію спостерігають у 30–60% пацієнтів2. Щодо лікування ЦД цей термін означає повільне коригування або доповнення терапевтичного плану за умови надмірно високого рівня HbA1C. Ефективний план лікування може включати медикаментозну терапію, регулярне моніторування стану здоров’я, навчання щодо основ діабету, нутриційне коригування, фізичну активність та емоційну підтримку1.
В Американській діабетичній асоціації (ADA) рекомендують посилення терапії, якщо пацієнт не досягає цільових показників протягом 3–6 місяців. Однак на практиці цей процес часто триває більш ніж рік, а іноді навіть понад 7 років1.
Затримка в інтенсифікації лікування може виникати на різних етапах терапії, в разі, зокрема3:
Несвоєчасного коригування способу життя після встановлення діагнозу
Затримки в призначенні фармакологічної терапії, коли цього потребує стан пацієнта
Відкладеного призначення комбінованої терапії в разі недостатньої ефективності монотерапії
Несвоєчасної деінтенсифікації
Ключовими чинниками клінічної інерції є фактори, пов’язані з лікарем (50%), пацієнтом (30%) і системою охорони здоров’я (20%)2.

Як клінічна інерція впливає на лікування ЦД
Клінічна інерція є однією з головних причин тривалого збереження недостатнього глікемічного контролю в пацієнтів із ЦД 2 типу, що значно підвищує ризик серцево-судинних ускладнень5.
Brown J.B. та співавтори впровадили поняття «глікемічний тягар, якого можна уникнути», що описує період від першого перевищення цільового рівня HbA1c до коригування терапії. Цей показник відображає шкоду, якої зазнають пацієнти через затримку в інтенсифікації лікування3.
Клінічна інерція призводить до тривалого збереження підвищеного рівня HbA1c, що збільшує ризик розвитку ускладнень, яких можна було б уникнути за умови своєчасного коригування терапії5.
Наприклад, пацієнти можуть перебувати до 10 років із рівнем HbA1c > 7% і ще майже 10 років із рівнем HbA1c > 8% від моменту встановлення діагнозу до початку інсулінотерапії. Проте менш ніж 50% пацієнтів отримують інтенсифікацію лікування протягом року після перевищення цільового рівня HbA1c, що призводить до надмірно тривалого часу перебування у стані неконтрольованої глікемії5.
Формування метаболічної пам’яті
Раннє інтенсивне лікування глікемії в пацієнтів із нещодавно діагностованим ЦД 2 типу забезпечує тривалий позитивний ефект, навіть після завершення активної терапії5.
Пацієнти, які отримують інтенсивну терапію, демонструють меншу частоту мікросудинних і серцево-судинних ускладнень, а також нижчий рівень смертності. Це явище, відоме як метаболічна пам'ять, свідчить про важливість уникнення тривалих періодів гіперглікемії5.
Стратегії подолання клінічної інерції
1. Моніторування стану пацієнтів
Першим кроком є аналіз даних про пацієнтів із ЦД 2 типу. За наявності електронної системи обліку даних використовуйте її для збирання та аналізування інформації1:
- Пацієнти з HbA1c ≥ 9%: ці пацієнти потребують особливої уваги. Перегляньте, хто з них не мав нещодавніх візитів або змін у терапії
- Пацієнти з рівнем HbA1c 7–8,9%: оцініть можливість коригування лікування для досягнення цільових показників своєчасно
2. Індивідуальна взаємодія з пацієнтами
На кожному прийомі детально аналізуйте стан пацієнта1:
- Перевірте щоденник рівня глюкози, результати HbA1c, перелік медикаментів і рівень дотримання терапії
- Обговоріть потенційні бар’єри в лікуванні: острах побічних ефектів, складнощі з самоконтролем
- Розробіть разом із пацієнтом персональний план лікування з реалістичними цілями
- Забезпечте для пацієнтів із уперше діагностованим ЦД 2 типу навчання щодо їхнього стану та навичок самоконтролю
3. Планування візитів
В ADA рекомендують планувати наступні візити залежно від рівня HbA1c1:
- HbA1c ≥ 9% — консультації кожні 6–8 тижнів
- HbA1c 7–8,9% — контроль кожні 2–3 місяці
- HbA1c <7% або досягнуто цільового рівня — контроль кожні 3–6 місяців
4. Своєчасне коригування терапії
Не треба очікувати результатів чергового тесту на HbA1c, якщо рівень глюкози в крові вже перевищує встановлені цільові показники. Рання інтенсифікація терапії, зокрема, завдяки комбінованій терапії є критично важливою для пацієнтів, у яких рівень HbA1c перевищує цільовий показник більш ніж на 1%3,6. У дослідженні VERIFY підтверджено, що раннє призначення комбінованої терапії ефективно стримує прогресування захворювання та знижує потребу в подальшій інтенсифікації лікування7.
Основні тези
Клінічна інерція в лікуванні ЦД — це затримка у зміні або доповненні терапевтичного плану у випадках, коли рівень HbA1c залишається надто високим1
В ADA рекомендують посилювати терапію, якщо пацієнт не досягає цільових показників протягом 3–6 місяців1
Затримка в інтенсифікації лікування може відбутися на будь-якому етапі терапії ЦД 2 типу3
Клінічна інерція призводить до тривалого збереження підвищеного рівня HbA1c, що збільшує ризик розвитку ускладнень, яких можна було б уникнути за умови своєчасного коригування терапії5
Раннє інтенсивне лікування глікемії при ЦД 2 типу забезпечує тривалий позитивний ефект навіть після завершення активної терапії, що відомо як ефект метаболічної пам’яті5
Раннє призначення комбінованої терапії є ефективним для уповільнення прогресування захворювання та зменшення потреби в подальшій інтенсифікації лікування7
ADA (American Diabetes Association) — Американська діабетична асоціація
HbA1C — глікований гемоглобін
ГГП-1 — глюкагоноподібний пептид 1
ЛЗ — лікарський засіб
ЦД — цукровий діабет
- American Diabetes Association. Getting to Goal: Overcoming Therapeutic Inertia in Diabetes Care. Available at: https://professional.diabetes.org/sites/default/files/media/overcoming_therapeutic_inerita_factsheet_final.pdf (Last access: 05.12.2024).
- Chew B.H., Mohd-Yusof B.N., Lai P.S.M. et al. Overcoming Therapeutic Inertia as the Achilles' Heel for Improving Suboptimal Diabetes Care: An Integrative Review. Endocrinol Metab (Seoul). 2023; 38(1):34–42. DOI: 10.3803/EnM.2022.1649
- Reach G., Pechtner V., Gentilella R. et al. Clinical inertia and its impact on treatment intensification in people with type 2 diabetes mellitus. Diabetes Metab. 2017; 43(6):501–511. DOI: 10.1016/j.diabet.2017.06.003
- Gembillo G., Ingrasciotta Y., Crisafulli S. et al. Kidney Disease in Diabetic Patients: From Pathophysiology to Pharmacological Aspects with a Focus on Therapeutic Inertia. Int J Mol Sci. 2021; 22(9):4824. Published 2021. DOI: 10.3390/ijms22094824
- Mata-Cases M., Franch-Nadal J., Gratacòs M. et al. Therapeutic Inertia: Still a Long Way to Go That Cannot Be Postponed. Diabetes Spectr. 2020; 33(1):50–57. DOI: https://doi.org/10.2337/ds19-0018
- Khunti S., Khunti K., Seidu S. Therapeutic inertia in type 2 diabetes: prevalence, causes, consequences and methods to overcome inertia. Therapeutic Advances in Endocrinology and Metabolism. 2019; 10:204201881984469. DOI: 10.1177/2042018819844694
- Ji L., Chan J.C.N., Yu M. et al. Early combination versus initial metformin monotherapy in the management of newly diagnosed type 2 diabetes: An East Asian perspective. Diabetes Obes Metab. 2021; 23:3–17. DOI: https://doi.org/10.1111/dom.14205








