Неоваскулярна мембрана при віковій макулярній дегенерації
Неоваскулярна або ексудативна форма вікової макулярної дегенерації (ВМД) – це патологічний процес, який характеризується розвитком хоріоїдальної неоваскулярної мембрани (ХНВМ), що є новоутвореною судинною мережею, яка проростає з судинної оболонки під сітківку.

Неоваскулярна мембрана при віковій макулярній дегенерації
Авторка матеріалу
Неоваскулярна або ексудативна форма вікової макулярної дегенерації (ВМД) – це патологічний процес, який характеризується розвитком хоріоїдальної неоваскулярної мембрани (ХНВМ), що є новоутвореною судинною мережею, яка проростає з судинної оболонки під сітківку.
Цей процес зазвичай виникає в результаті прогресування сухої форми ВМД та викликає значні порушення в структурі сітківки, що веде до серйозного погіршення зору.
Патогенез:
Ішемія та деградація мембрани Бруха: з розвитком сухої форми ВМД у пацієнтів відбувається прогресуюче погіршення функції пігментного епітелію сітківки, що призводить до деградації мембрани Бруха, структури, яка служить основою для сітківки. Це створює умови для ішемії в макулярній області, що стимулює утворення нових судин.
Активізація VEGF: відповідь на ішемію та деградацію мембрани Бруха включає активізацію фактора росту ендотелію судин (VEGF), який є ключовим медіатором неоваскуляризації. VEGF стимулює проростання нових судин з хоріоїдальних судин під сітківку.
Формування хоріоїдальної неоваскулярної мембрани (ХНВМ): новоутворені судини можуть проростати під пігментним епітелієм сітківки (тип 1 ХНВМ) або під нейросенсорну сітківку (тип 2 ХНВМ), що веде до формування неоваскулярної мембрани. У деяких випадках (тип 3) процес може розпочатися з боку сітківки, що супроводжується утворенням ретинальної ангіоматозної проліферації.
Руйнування шарів сітківки та набряк: новоутворені судини мають слабку стінку, що робить їх легко проникними для рідини та крові. Це призводить до набряку сітківки, порушення її архітектоніки та серйозних зорових порушень, таких як метаморфопсії (викривлення ліній) і зниження контрастної чутливості.
Фіброзний рубець: якщо процес не лікується, ексудативна форма ВМД може призвести до утворення фіброзного рубця в макулі, що є незворотним і може призвести до втрати центрального зору.
Клінічні прояви
Клінічні прояви неоваскулярної (ексудативної) форми вікової макулярної дегенерації (ВМД):
Офтальмоскопічні ознаки неоваскулярної (ексудативної) форми ВМД:
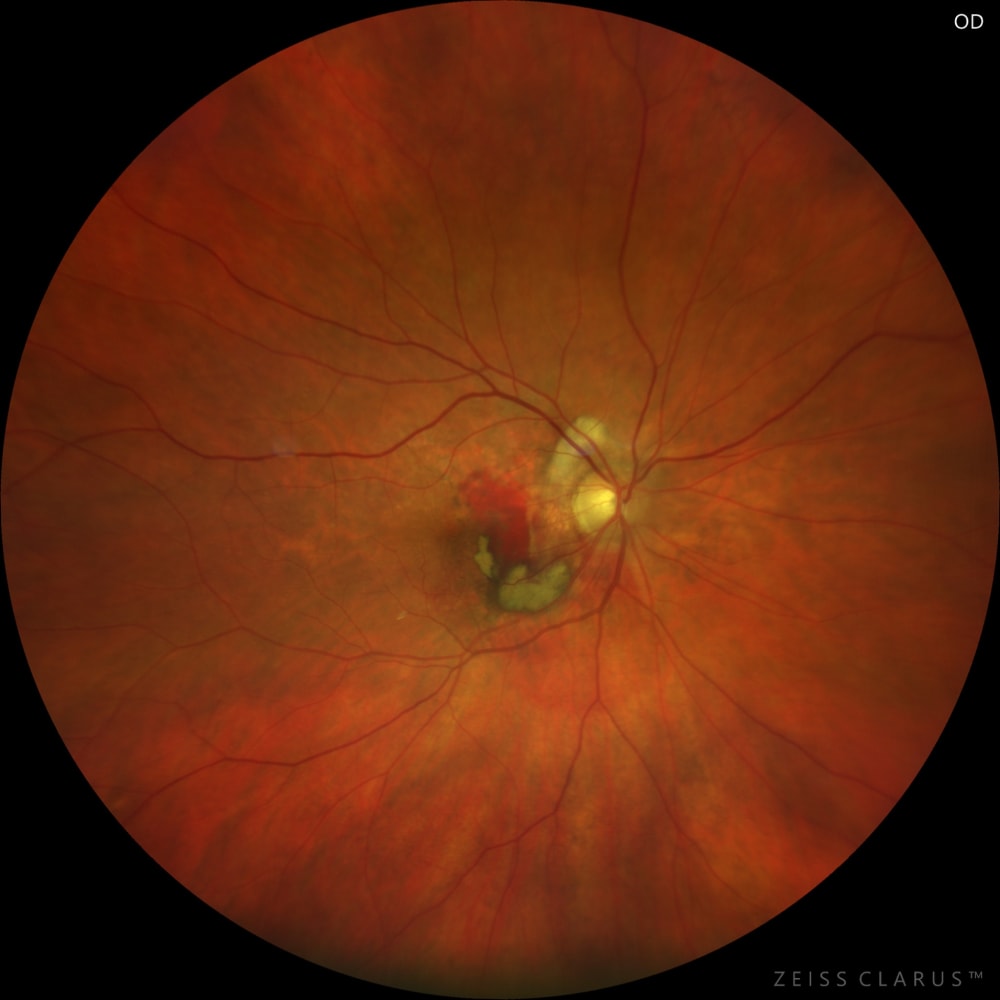
Неоваскулярна мембрана проявляється як сіре нечітке підвищення під сітківкою або під пігментним епітелієм. Особливо класична ХНВМ іноді виглядає як сірувато-зелена субретинальна тканина.
Відшарування пігментного епітелію сітківки (ВПЕ) – накопичення крові або ексудату під ПЕС може відшарувати його від мембрани Бруха, що виглядає як куполоподібне підняття помаранчевого відтінку в макулі. Поява субретинальної рідини через просочування викликає локальне відшарування нейросенсорної сітківки в ділянці макули (серозне відшарування).
Крововиливи в ділянці макули майже завжди вказують на наявність ХНВМ. Можуть бути як дрібні геморагічні точки, так і широкі субретинальні крововиливи. Кров може поширюватися під нейросенсорною сітківкою (виглядає темно-червоною) або під шаром ПЕС (виглядає як червоно-чорне пляма з чіткішими контурами). Великі субмакулярні крововиливи є несприятливою ознакою.
При ВМД тверді ексудати можуть оточувати область ХНВМ. Хронічне просочування судин призводить до відкладання ліпідних ексудатів у вигляді жовтих блискучих точок або кільця навколо зони витоку.
При тривалому процесі без ефективного лікування неоваскулярна мембрана може перетворитися на фіброзну тканину. У макулі формується дисковидний рубець – білувате підняте утворення, яке вказує на завершену стадію захворювання, коли відновлення зору вже неможливе.
Слід зазначити, що за наявності великих друз і пігментних змін поява навіть невеликого крововиливу чи набряку в макулі є ознакою переходу у вологу форму. Тому пацієнти з друзами мають регулярно оглядатися, щоб виявити ХНВМ на ранній стадії, коли вона ще мала за розміром і не набула рубцевих змін.
Діагностика:
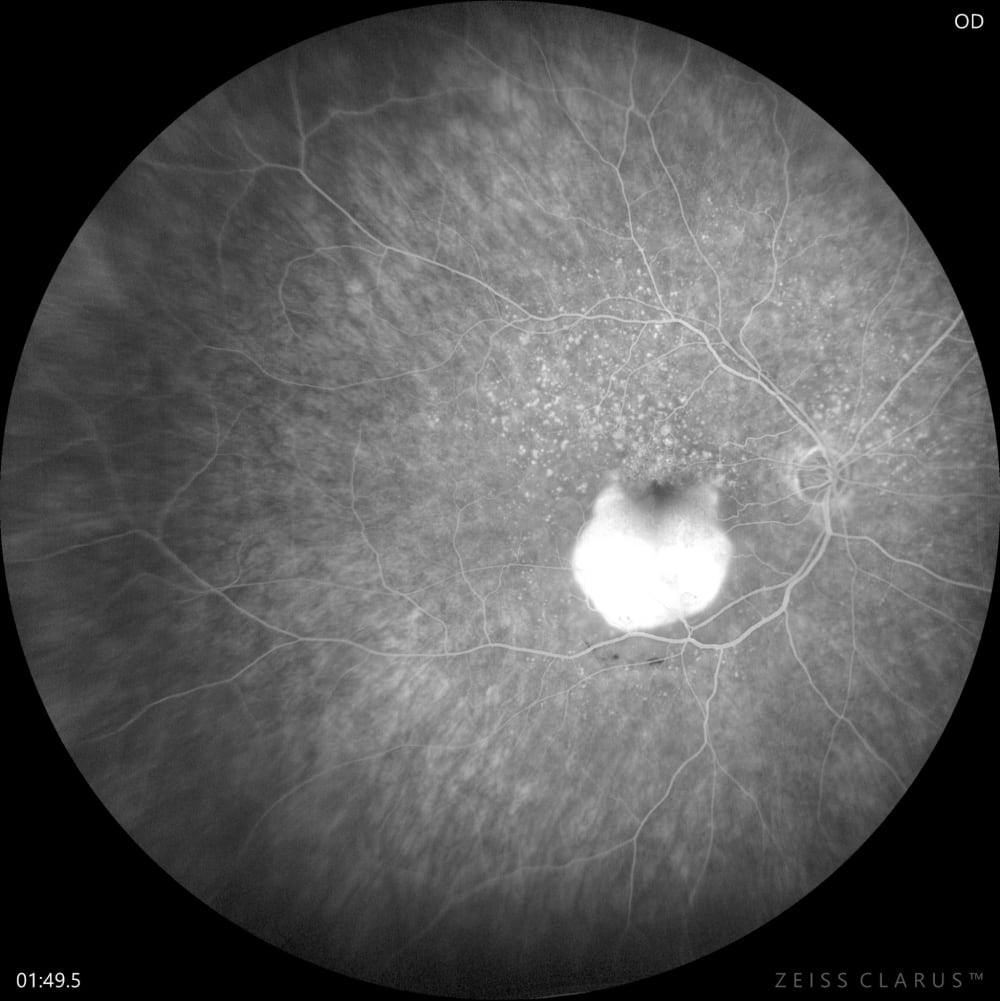
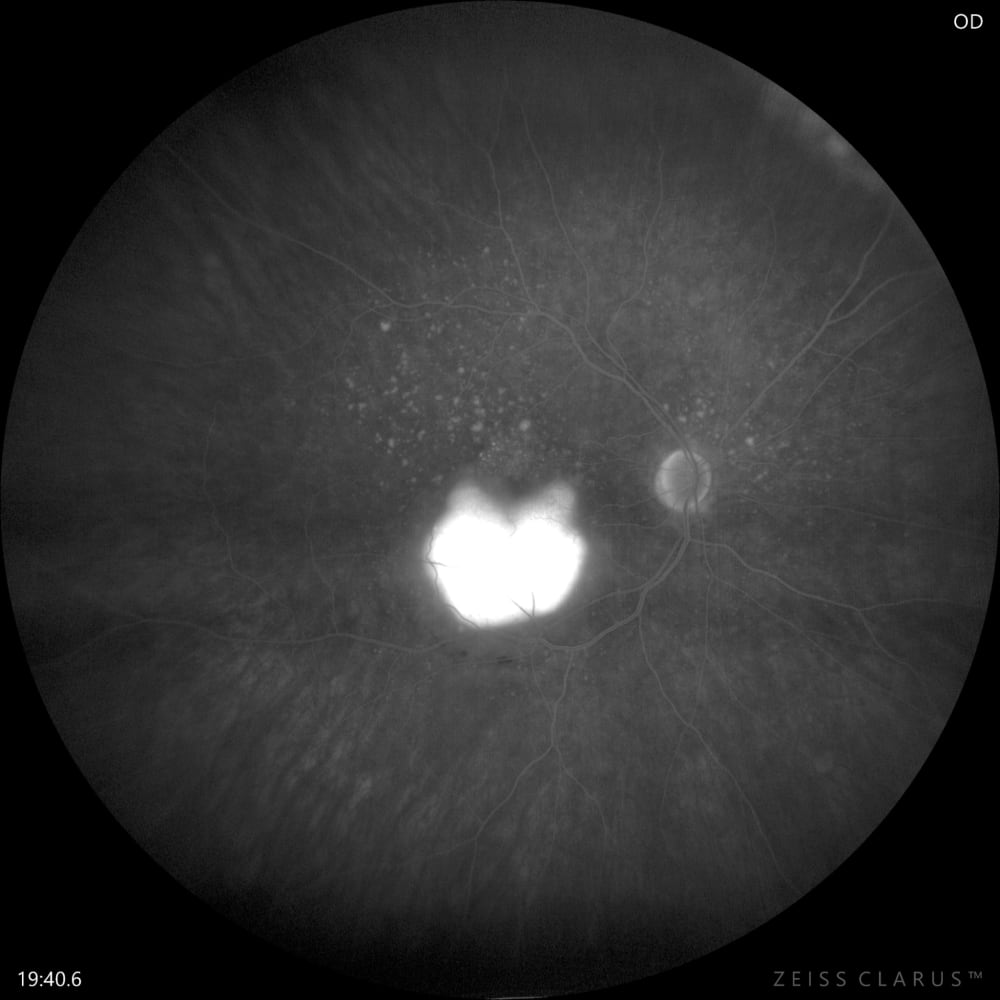
Флуоресцентна ангіографія (ФАГ) є золотим стандартом діагностики хоріоїдальної неоваскулярної мембрани (ХНВМ) і дозволяє визначити її тип (класична, прихована чи змішана), що важливо для вибору лікування.
• Класична ХНВМ: на ФАГ виявляється зона раннього гіперфлюоресценції з чіткими межами, яка розширюється та посилюється у пізній фазі через витік фарби.
• Прихована ХНВМ: флюоресценція більш дифузна, нечітка, часто з проявами забарвлення відшарування ПЕС або нерівномірного повільного витоку.
Оптична когерентна томографія (ОКТ) значно витіснила флюоресцентну ангіографію завдяки своїй неінвазивності та здатності надавати детальні зображення рідини та морфології мембрани. Основні ознаки ХНВМ на ОКТ:
• нерівний контур пігментного епітелію сітківки (ПЕС) та його відшарування;
• гіперрефлективний матеріал під нейросенсорною сітківкою (відповідає новоутвореним судинам та фібрину);
• кісти та потовщення сітківки внаслідок набряку;
• субретинальна гіперрефлективна рідина, яка виглядає як темний простір над ПЕС.

ОКТ-ангіографія (ОКТ-А) новітній метод, що дозволяє візуалізувати саму неоваскулярну мережу без використання контрастних барвників та виявляє рух крові в аномальних судинах під сітківкою, що дозволяє підтвердити присутність ХНВМ навіть до появи явних ексудативних проявів.

Лікування
Лікування вологої ВМД спрямоване на зупинку росту неоваскулярної мембрани, зменшення ексудації, стабілізацію або покращення зору. Ефективність залежить від своєчасності початку терапії, оскільки незворотні ураження макули (рубцювання) можуть розвиватися вже протягом кількох місяців.
Анти-VEGF терапія – основа сучасного лікування.
Препарати: ранібізумаб (Lucentis), афліберсепт (Eylea), бевацизумаб (Avastin, off-label), бролюцизумаб (Beovu), фариксимаб (Vabysmo).
Механізм дії: блокують судинний ендотеліальний фактор росту (VEGF), який стимулює ангіогенез і проникність судин.
Ефекти: зменшення набряку сітківки, зупинка прогресування ХНВМ, поліпшення або стабілізація зору в 90–95% пацієнтів.
Схеми введення: щомісячні ін’єкції протягом перших 3–6 місяців та подальша підтримуюча терапія.
Переваги: найефективніший та найменш інвазивний підхід.
Показання до термінового лікування: наявність неоваскулярної мембрани за даними ОКТ/ФАГ/ОКТ-А, ознаки екстравазації (рідина або кров) у макулі, пацієнти з друзами та новими симптомами (метаморфопсія, погіршення зору) мають бути негайно направлені до ретинолога.
Прогноз
Значно покращився з появою анти-VEGF терапії. Без лікування пацієнти зазвичай втрачають центральний зір протягом 3–12 місяців. Навіть після стабілізації стану необхідний регулярний контроль зору та ОКТ-огляди (кожні 1–3 місяці).
Читайте також:

Вікова макулярна дегенерація (ВМД) - це хронічне прогресуюче захворювання центральної зони сітківки (макули), що виникає переважно у людей старшого віку.
- Ferris FL III, Wilkinson CP, Bird A, et al. Clinical classification of age-related macular degeneration.Ophthalmology. 2013;120(4):844–851.
- Spaide RF, Jaffe GJ, Sarraf D, et al. Consensus nomenclature for reporting neovascular age-related macular degeneration data: consensus on neovascular AMD nomenclature. Retina. 2020;40(12):2409–2417.
- Lim LS, Mitchell P, Seddon JM, Holz FG, Wong TY. Age-related macular degeneration. Lancet. 2012;379(9827):1728–1738.
- Jager RD, Mieler WF, Miller JW. Age-related macular degeneration. N Engl J Med. 2008;358(24):2606–2617.
- Keane PA, Sadda SR. Retinal imaging in the twenty-first century: state of the art and future directions.Ophthalmology. 2014;121(12):2489–2500.
- Witkin AJ, Ko TH, Fujimoto JG, et al. Ultra-high resolution optical coherence tomography assessment of photoreceptors in age-related macular degeneration. Ophthalmology. 2006;113(2):205–212.
- De Carlo TE, Bonini Filho MA, Chin AT, et al. Spectral-domain OCT angiography of choroidal neovascularization.Ophthalmology. 2015;122(6):1228–1238.
- American Academy of Ophthalmology (AAO) – Preferred Practice Pattern®: Age-Related Macular Degeneration (2023).
https://www.aao.org - Eyewiki.org – Age-related Macular Degeneration.
https://eyewiki.aao.org - University of Iowa – Webvision/Atlas of Ophthalmology
https://webeye.ophth.uiowa.edu








