Клінічне значення друз при сухій ВМД згідно класифікації AREDS
Вікова макулярна дегенерація (ВМД) - це хронічне прогресуюче захворювання центральної зони сітківки (макули), що виникає переважно у людей старшого віку.

Клінічне значення друз при сухій ВМД згідно класифікації AREDS
Авторка матеріалу
Вікова макулярна дегенерація (ВМД) - це хронічне прогресуюче захворювання центральної зони сітківки (макули), що виникає переважно у людей старшого віку. Воно характеризується поступовою втратою центрального зору внаслідок дегенеративних змін у пігментному епітелії сітківки, фоторецепторах та підлеглій судинній оболонці (хоріоідеї).
Вікова макулярна дегенерація (ВМД) поділяється на дві основні форми:
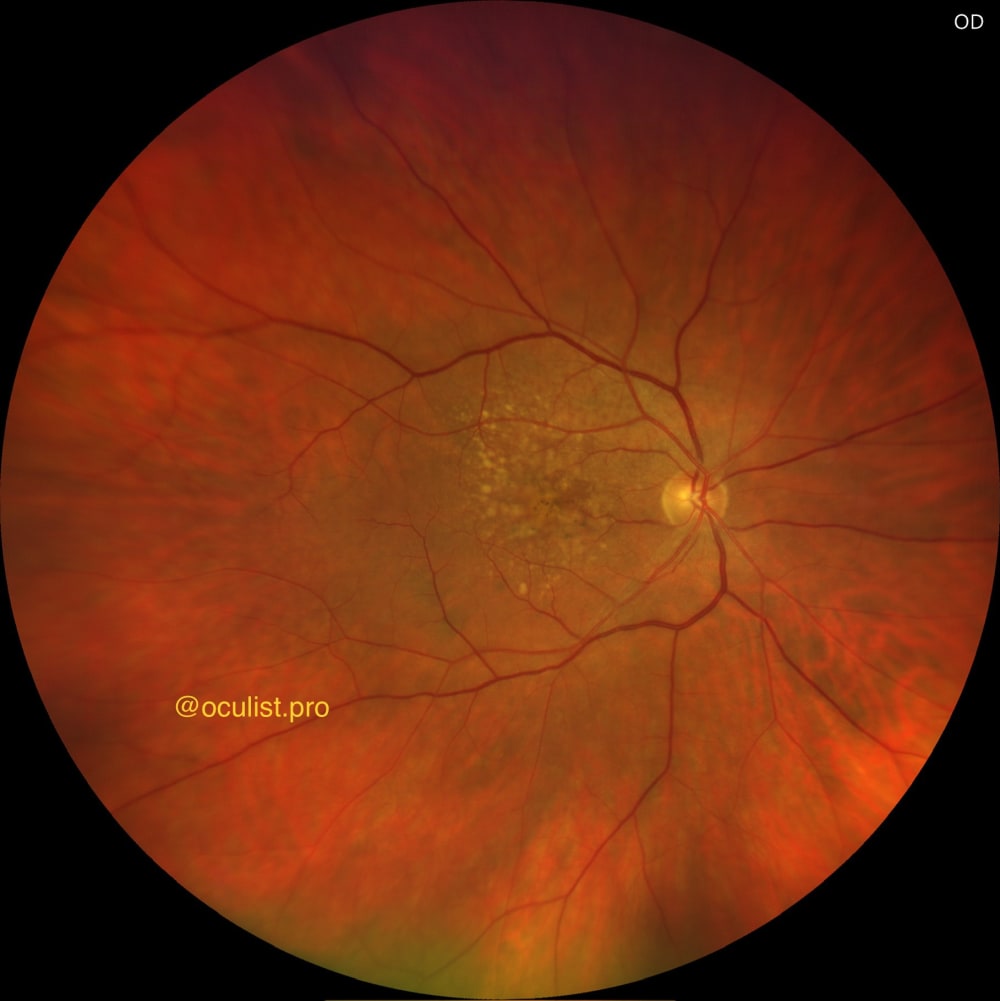
Друзи при сухій формі вікової макулярної дегенерації (ВМД)
Друзи — це жовтувато-білі відкладення, які з'являються під сітківкою в області макули, і є першою ознакою сухої форми ВМД:
Структура: скупчення ліпідів, білків та метаболітів, що накопичуються між пігментним епітелієм сітківки (ПЕС) і мембраною Бруха.
Нормальне явище: невеликі друзи можуть бути нормальним явищем у процесі старіння.
патологічне значення: Велика кількість та великі друзи є патогномонічними для ранньої стадії сухої ВМД1.
Класифікація вікової макулярної дегенерації (ВМД) за дослідженням AREDS
У масштабному дослідженні Age-Related Eye Disease Study (AREDS) була запропонована класифікація стадій ВМД в залежності від кількості та розміру друз, наявності пігментних змін та атрофії. Ось основні стадії (категорії) ВМД за класифікацією AREDS:
Категорія 1 (відсутність ВМД): відсутні або лише кілька маленьких друз діаметром менше 63 мкм (так звані «тверді друзи»), без пігментних аномалій на сітківці. Очне дно практично в межах норми для середнього віку. Примітка: Ця категорія свідчить про відсутність явних ознак ВМД.
Категорія 2 (рання ВМД): наявність кількох середніх друз (від 63 до 124 мкм) або множинних дрібних друз. Можливі слабкі пігментні зміни на сітківці. Зір, як правило, ще не страждає. Примітка: Пацієнти на цій стадії зазвичай не мають значного погіршення зору.
Категорія 3 (проміжна ВМД): присутність багатьох середніх друз або хоча б однієї великої друзи (≥125 мкм). Можливі нерівномірні гіпер- чи гіпопігментні плями в макулі, що вказують на дистрофію пігментного епітелію. Пацієнти можуть помітити деяке погіршення зору, зокрема при читанні, і потребують більше світла. Примітка: Зір може почати погіршуватися, але ще не вимагає серйозного лікування.
Категорія 4 (пізня ВМД): розвинена форма ВМД: географічна атрофія із залученням центру макули або ексудативна форма з неоваскулярною мембраною, крововиливами чи рубцем. Виявляється значна втрата зору. Якщо пізня стадія присутня лише в одному оці, а в іншому – ще проміжна чи рання, таке око відноситься до групи високого ризику (позначається як 4a або 4b залежно від гостроти зору).
На цій стадії ВМД значно погіршується зір, і можуть виникати серйозні ускладнення, що потребують спеціального лікування.


Патогенез
Патогенез утворення друз при віковій макулярній дегенерації (ВМД): утворення друз є результатом складного ланцюга біохімічних і фізіологічних процесів, які ведуть до накопичення продуктів обміну фоторецепторів під пігментним епітелієм сітківки (ПЕС) та в мембрані Бруха. Патогенез включає кілька ключових етапів:
Накопичення метаболітів: з віком пігментний епітелій сітківки (ПЕС) стає менш ефективним у процесі утилізації продуктів метаболізму фоторецепторів. Це призводить до накопичення відходів (наприклад, продуктів окиснення) між ПЕС та мембраною Бруха.
Утворення друз: під впливом цих відкладань формуються друзи – скупчення ліпідів, білків і метаболітів. Вони складаються з ліпопротеїнів, компонентів комплементу, запальних білків. Ці відкладення є результатом хронічного запалення низького ступеня та дисфункції ПЕС.
Роль генетичних факторів: генетичні варіанти, зокрема в гені CFH (комплемент фактор H), відіграють важливу роль у розвитку друз і прогресуванні ВМД. Ці генетичні фактори можуть збільшувати схильність до утворення друз і підвищувати ризик розвитку більш серйозних форм ВМД.
Вплив на мембрану Бруха та ПЕС: великі друзи можуть спричиняти потовщення мембрани Бруха, що, у свою чергу, може призводити до відшарування пігментного епітелію сітківки. Це підвищує ризик розвитку подальших ускладнень, таких як ексудативна форма ВМД.
Друзоїдна атрофія: у зонах, де друзи з часом зникають, часто залишається ділянка атрофії, відома як друзоїдна атрофія. Це свідчить про відмирання тканин у місцях, де відбулося накопичення друз.
Клінічні ознаки:
Ранні етапи (категорії 1–2 за AREDS): захворювання може протікати безсимптомно. Пацієнти зазвичай не помічають значних змін у зорових функціях.
Метаморфопсії: при накопиченні друз на більш пізніх етапах (категорія 2 за AREDS) пацієнти можуть відчувати метаморфопсії – викривлення прямих ліній. Це є ознакою порушення структури макули, але на ранніх стадіях ці зміни не є вираженими.
Погіршення контрастної чутливості: оскільки макула відповідає за центральний зір, порушення в її структурі можуть призводити до погіршення контрастної чутливості, що ускладнює розрізнення об’єктів в умовах слабкого освітлення.
Зниження гостроти зору зазвичай спостерігається при переході до проміжної стадії (категорія 3 за AREDS), коли відбувається ураження макули, або при розвитку географічної атрофії чи неоваскулярної форми ВМД (ексудативна форма).
Для виявлення ранніх змін пацієнти з проміжною стадією ВМД можуть самостійно проводити тестування на решітці Амслера - це спеціальна сітка з прямими лініями, де будь-яке викривлення або спотворення ліній може сигналізувати про розвиток вологої форми ВМД, що потребує невікдадного медикаментозного лікування.
Дуже важливо проводити регулярні обстеження у людей старше 50 років для профілактичного виявлення друз. Це дозволяє своєчасно оцінити ризик розвитку ВМД та надати рекомендації щодо спостереження і профілактики подальшого прогресування захворювання.
Діагностика:
Огляд очного дна (офтальмоскопія або фундус-фото): основним методом діагностики друз при ВМД є огляд очного дна. Друзи на очному дні виглядають як жовтуваті точки в області макули. Вони можуть мати різні розміри, від маленьких крупинок до великих плям. Маленькі тверді друзи мають чіткі межі і можуть зливатися у більші. М’які друзи зазвичай більші, з розмитими контурами, схильні зливатися між собою, що надає макулі «розмитий» вигляд. Для точного вимірювання розміру друз використовують масштаб порівняння з діаметром вен на диску (~125 мкм).
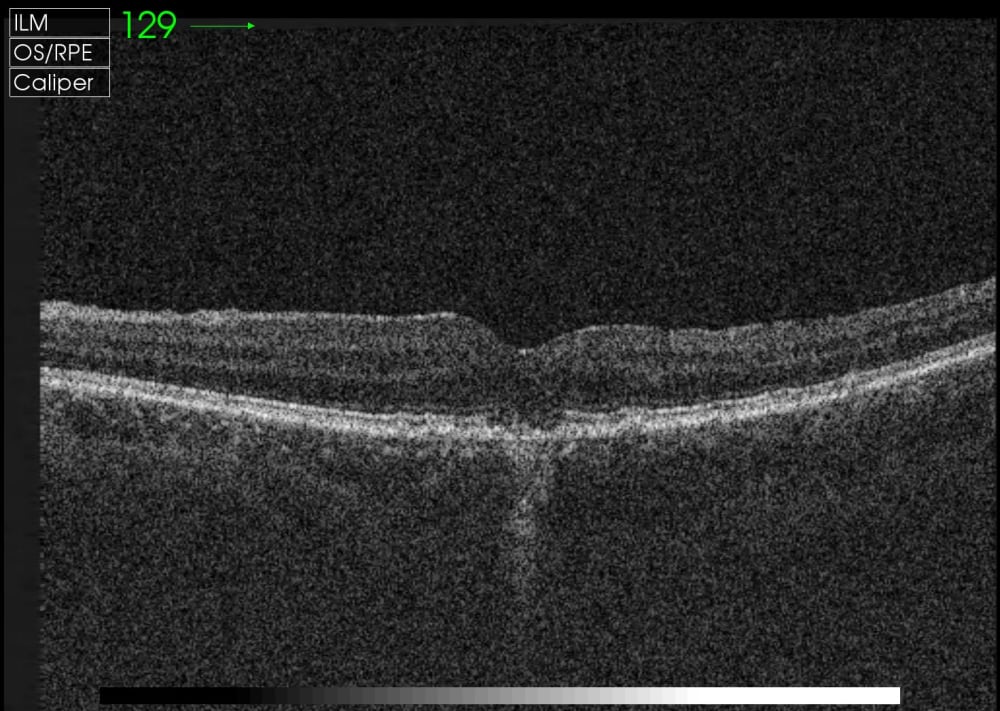
Оптична когерентна томографія (ОКТ) дозволяє побачити друзи в розрізі, де вони проявляються як підвищення шару пігментного епітелію. На ОКТ легко можна відрізнити друзи від інших утворень, таких як невеликі відшарування пігментного епітелію чи фіброзні зміни. ОКТ також дозволяє оцінити кількість друз і стежити за їх динамікою в процесі прогресування захворювання.
Флюоресцентна ангіографія (ФАГ) може показувати гіперфлюоресценцію друз у вигляді плямистого тла без витікання барвника. На відміну від неоваскулярної мембрани, де барвник витікає, у випадку друз витікання не спостерігається.
Фундус-аутофлюоресценція інколи застосовується для діагностики друз. Навколо зон атрофії пігментного епітелію сітківки (ПЕС) видно характерне кільце гіпер-автофлюоресценції, яке прогнозує подальше розширення атрофії.
Лікування:
Медикаментозна підтримка (формула AREDS2): на етапі виникнення друз специфічного лікування, що могло б повністю усунути їх або зупинити прогресування ВМД, наразі не існує, проте дані дослідження AREDS показали, що застосування антиоксидантних вітамінів та цинку знижує ризик прогресування з проміжної стадії ВМД до пізньої форми на 25% протягом 5 років. Ефективним є прийом вітамінно-мінеральної добавки за формулою AREDS2: Вітамін C – 500 мг, вітамін E – 400 МО, цинк – 80 мг (у вигляді оксиду цинку), мідь – 2 мг (у вигляді оксиду міді), лютеїн – 10 мг, Зеаксантин – 2 мг (замінюють бета-каротин через ризик раку легень у курців).
Ця добавка не прибирає друз, але уповільнює прогресування захворювання та зменшує ймовірність ускладнень.
Модифікація способу життя має доказовий ефект у профілактиці прогресування, а саме - відмова від куріння (куріння подвоює ризик розвитку ВМД), збалансована дієта, багата на зелені листові овочі (джерело лютеїну) риба та морепродукти (джерело омега-3 жирних кислот), захист очей від УФ-випромінювання (використання сонцезахисних окулярів з УФ-фільтром)/
Моніторинг та спостереження: огляд очного дна та ОКТ щонайменше 1 раз на рік. У проміжній стадії — самостійне тестування зору на решітці Амслера. При появі симптомів неоваскуляризації (метаморфопсії, погіршення зору): негайне виконання ангіографії або ОКТ-ангіографії, оскільки швидке встановлення діагнозу дозволяє вчасно почати лікування вологої форми.
Читайте також:

Неоваскулярна або ексудативна форма вікової макулярної дегенерації (ВМД) – це патологічний процес, який характеризується розвитком хоріоїдальної неоваскулярної мембрани (ХНВМ), що є новоутвореною судинною мережею, яка проростає з судинної оболонки під сітківку.
- EyeWiki. Age-related macular degeneration. American Academy of Ophthalmology. [Internet]. [updated 2024; cited 2025 Apr 29]. Available from: https://eyewiki.org/Age-related_Macular_Degeneration
- University of Iowa, Department of Ophthalmology. Age-related macular degeneration. EyeRounds.org. [Internet]. [updated 2023; cited 2025 Apr 29]. Available from: https://webeye.ophth.uiowa.edu/eyeforum/tutorials/amd.htm
- American Academy of Ophthalmology. AREDS and AREDS2: Clinical implications. [Internet]. [updated 2023; cited 2025 Apr 29]. Available from: https://www.aao.org/eye-health/diseases/amd-treatment
- Laser treatment of drusen to prevent progression to advanced age-related macular degeneration. Cochrane Database of Systematic Reviews. 2015. Доступно за посиланням: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD006537.pub3/fullWikipedia
- Chemiexcitation and melanin in photoreceptor disc turnover and prevention of macular degeneration. Proceedings of the National Academy of Sciences. 2023;120(20):e2216935120. Доступно за посиланням: https://www.pnas.org/doi/10.1073/pnas.2216935120Wikipedia
- Macular degeneration. Wikipedia. Доступно за посиланням: https://en.wikipedia.org/wiki/Macular_degeneration








