Лекція 5. «Інформована згода»
П'ята лекція курсу "Ефективна комунікація з пацієнтом"
Лектор Rebekah Bihun

Лекція 5. «Інформована згода»
- Лекція № 1 Комунікація між пацієнтом і лікарем: Встановлення звʼязку. Спільне прийняття рішень
- Лекція № 2 Етичні цінності та підхід до спілкування з пацієнтами
- Лекція № 3 Спільне прийняття рішень: невід'ємна частина пацієнтоорієнтованої допомоги
- Лекція № 4 Комунікація між пацієнтом і лікарем: Травмоорієнтований підхід
- Лекція №5 Інформована згода
- Лекція № 6 Збір медичного анамнезу: пацієнтоорієнтований підхід
- Лекція № 7 Складнощі комунікації в паліативній допомозі
- Лекція № 8 Медична грамотність
- Лекція № 9 Рефлексивна практика та постійне вдосконалення
- Практичні ситуації від Mayo Clinic
Курс «Ефективна комунікація з пацієнтами» розроблений Global Medical Knowledge Alliance (GMKA), перекладений порталом MedHubFarmak з англійської на українську, щоб зробити важливі знання ще доступнішими для українських лікарів.

Про автора
Зміст лекції:
Для участі в процесі інформованої згоди пацієнт має бути:
Компетентним
Як ми оцінюємо компетентність/здатність?
Поінформованим
Яку інформацію слід надати? Як її слід подати?
Що робити, якщо нам не відомі всі наслідки наданої інформації?
Як відрізняється згода в клінічних та дослідницьких умовах?
Вільним у виборі
Які обмеження (фінансові тощо) можуть загрожувати вільному вибору?
Яка роль родини?
Що становить "згоду"? Яка документація необхідна?
Є різниця між юридичною компетентністю та здатністю до прийняття рішень. Остання включає здатність пацієнта:
- Розуміти інформацію
- Оцінювати її значущість у своєму житті
- Висловлювати послідовний вибір
- Обмірковувати наслідки
"Пацієнти можуть мати здатність приймати одні рішення, але не інші, і ця здатність може коливатися, тому пацієнти повинні залишатися залученими у прийняття рішень щодо лікування настільки, наскільки це можливо."
Здатність: когнітивні порушення
- Порушення можуть бути хронічними (деменція) або тимчасовими (делірій, психоз тощо)
- Враховуйте складність вибору лікування
- Використовуйте інструменти для оцінки здатності за потреби
Альтернативні форми згоди для пацієнтів з обмеженою здатністю:
• Спільне прийняття рішень з родиною
• Замінник ухвалювача рішень/юридичний представник
• Попереднє розпорядження
- Проводьте постійну оцінку та документування
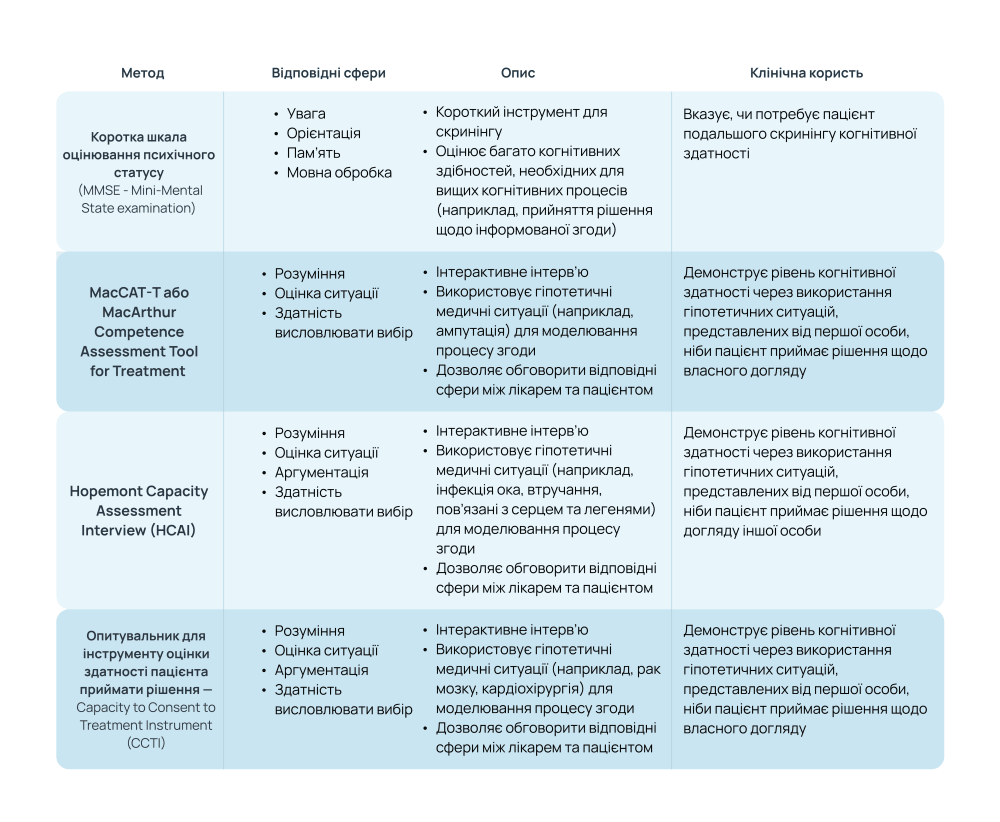
Довідка від MedHubFarmak.com щодо методів оцінки здатності приймати рішення 👇🏻
MMSE — це короткий стандартизований тест для оцінки когнітивного статусу пацієнта. Його створили Фоллштейн і співавт. у 1975 році, і відтоді він став одним із найуживаніших інструментів у неврології, геріатрії та психіатрії.
Ціль тесту
- Виявлення когнітивного порушення на ранніх стадіях (наприклад, при деменції, хворобі Альцгеймера)
- Моніторинг змін у когнітивному стані пацієнта з часом
- Допомога в диференціальній діагностиці когнітивних і психічних розладів
Оцінка результатів Міні-тесту ментального стану (Mini-Mental State examination)
| Сума балів | Результат |
|---|---|
| 29-30 | Порушень немає |
| 28 | Легкі когнітивні порушення |
| 25-27 | Помірні когнітивні порушення |
| 20-24 | Легка деменція |
| 10-19 | Помірна деменція |
| <10 | Важка деменція |

Шкала швидкого оцінювання нейрокогнітивних функцій для передопераційної підготовки пацієнта з можливістю завантаження
Це напівструктуроване клінічне інтерв'ю, розроблене для оцінки здатності пацієнта давати інформовану згоду на лікування. Інструмент оцінює чотири ключові когнітивні домени:
- Розуміння (Understanding) — здатність пацієнта усвідомлювати інформацію про свій стан та запропоноване лікування.
- Усвідомлення (Appreciation) — здатність пацієнта усвідомлювати, як ця інформація стосується його особистої ситуації.
- Міркування (Reasoning) — здатність пацієнта логічно оцінювати ризики та переваги лікування.
- Вираження вибору (Expression of a Choice) — здатність пацієнта чітко висловити своє рішення щодо лікування.
Кожен з цих доменів оцінюється за шкалою від 0 до 2 балів, де 0 — недостатній рівень, 1 — сумнівний, 2 — адекватний. Загальна оцінка допомагає клініцисту визначити, чи має пацієнт достатню здатність приймати рішення щодо свого лікування.
Опитувальник потрібно офіційно купувати на сайті www.prpress.com
Це напівструктурований інструмент, розроблений для оцінки здатності особи приймати медичні та фінансові рішення, особливо серед літніх людей або мешканців закладів довготривалого догляду.
Основні характеристики HCAI
Структура: HCAI складається з двох секцій: одна оцінює здатність до прийняття медичних рішень, інша — фінансових.
Методика: Інтерв’ю базується на гіпотетичних сценаріях, які не адаптовані до конкретного пацієнта. Це дозволяє оцінити загальні когнітивні здібності, але може не враховувати індивідуальні особливості пацієнта.
Тривалість: Процедура займає від 30 до 60 хвилин.
Оцінювані домени:
- Розуміння (Understanding): Здатність усвідомлювати надану інформацію.
- Усвідомлення (Appreciation): Здатність застосовувати інформацію до власної ситуації.
- Міркування (Reasoning): Здатність логічно оцінювати ризики та переваги.
Вираження вибору (Expression of a Choice): Здатність чітко висловити своє рішення.
HCAI був розроблений Баррі Едельштейном у 1993 році для оцінки здатності до прийняття рішень у літніх людей.
Кожна відповідь оцінюється від 0 (недостатня здатність) до 2 (адекватна здатність).
Інтерпретація загального результату (сума балів із 16)
| Загальний бал | Рівень здатності | Коментар |
|---|---|---|
| 14–16 балів | Адекватна здатність | Пацієнт демонструє розуміння, логіку, реалістичне оцінювання та стабільний вибір. |
| 10–13 балів | Часткова/обмежена здатність | Можливі труднощі з оцінкою наслідків або неповне розуміння, потребує додаткової підтримки. |
| 6–9 балів | Сумнівна здатність | Є значні прогалини у логіці, розумінні, або відповіді суперечливі. Можлива некомпетентність. |
| 0–5 балів | Недостатня здатність | Пацієнт не здатен адекватно аналізувати ситуацію або сформувати послідовну думку. |
Інструмент CCTI (Capacity to Consent to Treatment Instrument) розроблений для оцінки здатності пацієнта надавати інформовану згоду на лікування, особливо у випадках когнітивних порушень (наприклад, хвороба Альцгеймера, деменція при хворобі Паркінсона, черепно-мозкова травма).
CCTI є надійним та валідним інструментом для оцінки здатності до згоди на лікування. Він був створений у 1992 році для вивчення моделей порушення здатності приймати рішення у пацієнтів з легкою та помірною хворобою Альцгеймера.
Інструмент використовує два гіпотетичних клінічних сценарії (наприклад, пухлина мозку, хвороба серця), які подаються пацієнту усно та письмово. Після ознайомлення зі сценарієм пацієнта просять відповісти на стандартизовані запитання, що оцінюють чотири ключові домени.
Структура інструмента:
Чотири домени оцінки:
- S1 – Вираження вибору: здатність чітко повідомити своє рішення.
- S2 – Усвідомлення: розуміння особистих наслідків обраного варіанту.
- S3 – Міркування та обґрунтування: здатність пояснити причини свого вибору.
- S4 – Розуміння: здатність відтворити ключову інформацію про стан і лікування.
Система оцінювання:
Кожен домен оцінюється за шкалою 0–2 бали:
- 0 – відсутня здатність
- 1 – часткова здатність
- 2 – повна здатність
Максимальний бал за один сценарій: 8
Загальний бал за два сценарії: 16
Тривалість близько 20–25 хвилин.
Як тлумачити сумарний результат
| Сума балів | Рівень здатності | Рекомендація |
|---|---|---|
| 14–16 | Повна здатність | Пацієнт, найімовірніше, компетентний для надання згоди. |
| 10–13 | Часткова здатність | Потрібна додаткова оцінка або підтримка прийняття рішень. |
| 6–9 | Сумнівна здатність | Рекомендується консультація психіатра або мультидисциплінарна оцінка. |
| 0–5 | Значно порушена здатність | Найімовірніше, пацієнт не здатен надати інформовану згоду. |
Інформація
Інформація має включати розумні ризики, переваги та альтернативи
- Техніки спільного прийняття рішень допомагають у веденні бесіди
- Медицина, заснована на доказах, надає основу для аргументації
- Допоміжні засоби для прийняття рішень та інші візуальні інструменти сприяють передачі складної інформації у зрозумілій формі
«Розумні ризики» включають вимірювані/передбачувані ризики та ризики відсутності втручання. Ми можемо не знати всіх ризиків і можливих результатів.

Одна з моделей для процедур з високим ризиком:
- Найкращий можливий результат
- Найгірший можливий результат
- Найбільш ймовірний результат

Вибір
- Чи відчуває пацієнт, що має реальний вибір?
- Чи достатньо обговорюються альтернативи?
- Чи існують фінансові, родинні або інші обмеження, які обмежують здатність пацієнта здійснити вибір
- Що робити, якщо пацієнт хоче передати вибір лікарю?
Документація забезпечує інформаційні, відносинні та юридичні переваги, але не замінює бесіду
Що необхідно включити у форму інформованої згоди:
Мінімальні елементи:
- Назва лікарні, де буде проведено процедуру
- Назва конкретної процедури
- Ім'я відповідального лікаря , який проводить процедуру
- Заява про те, що процедура, включаючи очікувані переваги, значні ризики та альтернативні методи лікування, була пояснена пацієнту або його/її законному представнику
- Ім'я та підпис пацієнта або за необхідності підпис законного представника пацієнта
- Дата та час підписання форми інформованої згоди
Добре розроблена форма також може містити:
- Ім'я лікаря, який проводив обговорення інформованої згоди
- Дата, час та підпис особи, яка була свідком підписання форми пацієнтом або його/її законним представником
- Вказівку або перелік основних ризиків процедури, які були обговорені
- Заяву, якщо це застосовно, що лікарі, окрім основного хірурга (включаючи, але не обмежуючись резидентами), виконуватимуть важливі завждання пов'язані з операцією, відповідно до політики лікарні
- Заяву, якщо це застосовно, що кваліфіковані медичні працівники , які не є лікарями, виконуватимуть лише ті завдання, що відповідають їх компетенції.
Контрольний список хірурга (що слід документувати):
Дата
Хто брав участь
Основні ризики
Унікальні ризики
Особливі обставини пацієнта
Ризики у разі відмови від втручання
Згода надана чи відхилена?
Висновки щодо нездатності та особа, що приймає рішення замість пацієнта
“Інформовану згоду часто розглядають як формальність, досягаючи її шляхом надання пацієнту письмового документа, проте цей підхід є неефективним. Інформована згода повинна бути інтерактивним процесом між медичними працівниками та тими, хто надає згоду, а не одноразовою подією.”
Можливі винятки :
- Надзвичайна ситуація в галузі охорони здоров’я
- Медична невідкладна допомога
- Пацієнт відмовляється від майбутнього догляду
- Пацієнтський відступ
- “Терапевтичний привілей”
- Некомпетентний пацієнт
“Незважаючи на постійні та нові виклики інформованої згоди в галузі охорони здоров'я та досліджень, згода визнана морально перетворюючим дозволом, який робить деякі дії допустимими, які в іншому випадку були б неправильними… Повага та сприяння усвідомленому вибору пацієнтів та учасників досліджень або осіб, які діють від їхнього імені, залишаються надзвичайно важливими, незважаючи на виклики, пов'язані з різноманітними та мінливими контекстами, зміненою здатністю, обмеженою медичною грамотністю, складними втручаннями та зміщеними межами між охороною здоров'я та навчанням.”
Ми зібрали 🔐 ключову інформацію з усіх лекцій курсу у Гайд 📚.
Як отримати?
Крок 1. Зробіть сторіз або пост в Instagram, що ви навчаєтесь на нашому курсі "Ефективна комунікація з пацієнтом".
Крок 2. Відмітьте MedHub Farmak (@medhub_farmak)та GMKA (@gmka_org) у видимій зоні.
Крок 3. Отримайте Гайд в свій директ в Instagram.💌👩⚕️
Наступна лекція:

Шоста лекція курсу "Ефективна комунікація з пацієнтом"
Лектор Dr Marty Dennison
- Grady C. Enduring and emerging challenges of informed consent. N Engl J Med. 2015;372(9):855-862. doi:10.1056/NEJMra1411250
- Cocanour CS. Informed consent-It's more than a signature on a piece of paper. Am J Surg. 2017;214(6):993-997. doi:10.1016/j.amjsurg.2017.09.015
- Hanson M, Pitt D. Informed consent for surgery: risk discussion and documentation. Can J Surg. 2017;60(1):69-70. doi:10.1503/cjs.004816
- Fields LM, Calvert JD. Informed consent procedures with cognitively impaired patients: A review of ethics and best practices. Psychiatry Clin Neurosci. 2015;69(8):462-471. doi:10.1111/pcn.12289
- Schwarze ML, Kehler JM, Campbell TC. Navigating high risk procedures with more than just a street map. J Palliat Med. 2013;16(10):1169-1171. doi:10.1089/jpm.2013.0221